Dermatologia, immunologia e terapia mirata
Inibitori JAK/TYK in dermatologia
Piccole molecole, pathway JAK-STAT, indicazioni cliniche e sicurezza
Gli inibitori di JAK e TYK rappresentano una delle evoluzioni più rilevanti della dermatologia moderna: farmaci orali o topici capaci di modulare vie intracellulari della risposta infiammatoria. Il loro uso richiede però una lettura patogenetica precisa e una valutazione attenta del profilo di rischio del paziente.
Small molecules e biologici: due modi diversi di colpire l’infiammazione
Nel trattamento delle dermatosi immuno-mediate è utile distinguere i farmaci biologici dalle small molecules. I biologici sono in genere anticorpi monoclonali o proteine di fusione diretti contro bersagli extracellulari, come una specifica citochina o il suo recettore. Le small molecules, invece, sono composti a basso peso molecolare, spesso somministrabili per via orale, capaci di penetrare nella cellula e modulare direttamente vie di segnalazione intracellulari.
Il punto concettuale è decisivo: il biologico tende a bloccare un segnale molto definito; la piccola molecola agisce a valle, su un nodo di trasduzione condiviso da più citochine. Per questo gli inibitori JAK/TYK possono avere un effetto rapido e ampio, ma richiedono anche maggiore attenzione nella selezione del paziente.
Dal punto di vista storico, l’esempio più emblematico dell’avvento delle terapie mirate intracellulari è l’imatinib (Gleevec), sviluppato per la leucemia mieloide cronica attraverso l’inibizione della tirosin-chinasi BCR-ABL. Il successo di questo approccio ha aperto la strada agli inibitori di chinasi, prima in oncologia e poi nelle malattie infiammatorie croniche.
Il pathway JAK-STAT
Le Janus chinasi sono tirosin-chinasi intracellulari associate alla porzione citoplasmatica di numerosi recettori citochinici. La famiglia comprende JAK1, JAK2, JAK3 e TYK2. Queste proteine non sono semplici interruttori molecolari: costituiscono uno dei principali sistemi attraverso cui un segnale extracellulare viene tradotto in una risposta trascrizionale.
Quando una citochina si lega al proprio recettore, il recettore dimerizza e avvicina le JAK associate. Le JAK si attivano per fosforilazione, fosforilano il recettore e reclutano le proteine STAT. Le STAT fosforilate dimerizzano, migrano nel nucleo e modulano l’espressione di geni coinvolti in infiammazione, proliferazione cellulare, difesa antivirale, differenziamento linfocitario ed ematopoiesi.
Punto chiave
Gli inibitori JAK/TYK non bloccano la citochina in sé, ma il segnale intracellulare che quella citochina utilizza per produrre il suo effetto biologico.
Classificazione funzionale JAK/TYK
Le diverse isoforme JAK non sono perfettamente sovrapponibili: partecipano a coppie diverse e mediano segnali citochinici differenti. Questo spiega sia le indicazioni cliniche sia alcuni effetti collaterali.
| Isoforma | Recettori/citochine principali | Partner principali | Funzioni prevalenti |
|---|---|---|---|
| JAK1 | IL-6, IL-10, IL-11, IL-19, IL-20, IL-22, IFN-α, IFN-β, IFN-γ | JAK2, JAK3, TYK2 | Risposta immunitaria, infiammazione e attività antivirale |
| JAK2 | Eritropoietina, trombopoietina, ormone della crescita, GM-CSF, IL-3, IL-5 | JAK1, JAK2, TYK2 | Ematopoiesi e segnalazione di citochine ad attività simil-ormonale |
| JAK3 | IL-2, IL-4, IL-7, IL-9, IL-15, IL-21 | JAK1 | Attivazione, funzione e proliferazione linfocitaria |
| TYK2 | IL-12, IL-23, interferoni di tipo I | JAK1, JAK2, TYK2 | Regolazione immunitaria e risposta antivirale |
| Vie JAK-indipendenti | IL-1, TNF | Nessuno | Questi pathway non utilizzano JAK come mediatori principali |
Razionale terapeutico: dal pathway alla malattia
Il razionale d’uso degli inibitori JAK/TYK diventa più chiaro se lo si collega ai pattern infiammatori cutanei. Le risposte di tipo 1, dominate da IFN-γ e circuiti citotossici, utilizzano soprattutto JAK1/JAK2. Le risposte di tipo 2, guidate da IL-4, IL-13 e IL-31, dipendono in larga misura da JAK1 e JAK3. Le risposte di tipo 3, centrate sull’asse IL-23/IL-17, possono essere intercettate a monte attraverso TYK2.
Ne deriva una conseguenza pratica: i JAK inibitori sono particolarmente interessanti nelle malattie in cui più citochine cooperano nel sostenere infiammazione, prurito e danno tissutale. Al contrario, quando il driver principale è una singola citochina extracellularmente bloccabile, come IL-17 in molte forme di psoriasi, un biologico può risultare più potente e più selettivo.
Traduzione clinica
Tipo 1 e tipo 2 sono il territorio più naturale dei JAK inibitori; tipo 3 è il territorio di TYK2 e dei biologici anti-IL-17/IL-23; le forme autoinfiammatorie IL-1-driven non sono il bersaglio ideale del sistema JAK/TYK.
Applicazioni dermatologiche
Dermatite atopica
La dermatite atopica è il modello clinico più evidente di infiammazione di tipo 2. IL-4 e IL-13 sostengono alterazione di barriera, infiammazione e polarizzazione immunitaria; IL-31 contribuisce in modo rilevante al prurito. Gli inibitori JAK1 selettivi o preferenziali possono quindi agire contemporaneamente su infiammazione e sintomo pruriginoso, spesso con rapidità clinicamente evidente.
Vitiligine
La vitiligine è legata a una risposta citotossica di tipo 1, con ruolo importante dell’asse IFN-γ/CXCL10 e dei linfociti CD8+. Il blocco di JAK1/JAK2 riduce la trasduzione del segnale interferonico e può favorire la ripigmentazione, soprattutto quando la terapia è iniziata in fasi ancora biologicamente attive e associata, quando appropriato, a fototerapia.
Alopecia areata
Nell’alopecia areata la perdita del privilegio immunitario follicolare e l’attacco citotossico al bulbo pilifero sono sostenuti da segnali che convergono sul pathway JAK-STAT. Per questo gli inibitori JAK rappresentano una delle strategie più razionali nella malattia severa, pur con risposta variabile e necessità di selezione e monitoraggio accurati.
Psoriasi e TYK2
La psoriasi è il paradigma dell’infiammazione di tipo 3. In questo caso il target più interessante tra le small molecules è TYK2, coinvolta nella segnalazione di IL-23 e IL-12. L’inibizione selettiva di TYK2 consente un approccio orale alla psoriasi, concettualmente più vicino all’asse IL-23 rispetto ai JAK classici.
Altre indicazioni emergenti
Altre dermatosi, come prurigo nodularis, lupus cutaneo, eczema cronico delle mani e alcuni fenotipi di idrosadenite suppurativa, sono oggetto di interesse crescente. In queste condizioni il successo terapeutico dipende dalla reale dominanza del pathway bersaglio e dall’eterogeneità biologica della malattia.
Farmaci disponibili e categorie principali
Gli inibitori JAK/TYK possono essere distinti in base alla selettività. I farmaci meno selettivi o pan-JAK possono modulare più pathway, ma tendono ad avere un profilo di rischio più ampio. Gli inibitori JAK1 selettivi sono particolarmente rilevanti per la dermatite atopica e il prurito. Gli inibitori TYK2 si collocano invece soprattutto nel trattamento della psoriasi.
| Categoria | Esempi | Uso dermatologico principale | Nota pratica |
|---|---|---|---|
| JAK non selettivi / meno selettivi | Tofacitinib, baricitinib | Alopecia areata, usi selezionati/off-label secondo contesto | Azione ampia; maggiore attenzione a rischio infettivo, laboratoristico e tromboembolico |
| JAK1 selettivi o preferenziali | Upadacitinib, abrocitinib | Dermatite atopica moderata-severa | Particolarmente rapidi su prurito e infiammazione type 2 |
| JAK topici | Ruxolitinib topico, delgocitinib topico in alcuni contesti | Vitiligine, dermatite atopica/eczema secondo indicazione locale | Minore esposizione sistemica, ma va comunque considerata la superficie trattata |
| TYK2 selettivi | Deucravacitinib | Psoriasi a placche moderata-severa | Target più vicino all’asse IL-23/IL-17; profilo distinto dai JAK classici |
Sicurezza e selezione del paziente
La sicurezza è il punto critico della classe. Gli eventi da considerare includono infezioni, herpes zoster, alterazioni dell’emocromo e del profilo lipidico, incremento delle transaminasi, eventi cardiovascolari maggiori, tromboembolismo venoso e neoplasie in pazienti selezionati o fragili.
La valutazione pre-trattamento dovrebbe includere anamnesi infettivologica, rischio cardiovascolare, storia trombotica, fumo, età, anamnesi oncologica e farmaci concomitanti. Gli esami di base comprendono in genere emocromo, transaminasi, profilo lipidico e screening infettivologico secondo rischio e protocolli locali.
Attenzione clinica
Nei pazienti anziani, fumatori, con rischio cardiovascolare o trombotico, storia oncologica o infezioni ricorrenti, il bilancio rischio/beneficio deve essere particolarmente rigoroso. In molti casi un biologico più selettivo può essere preferibile.
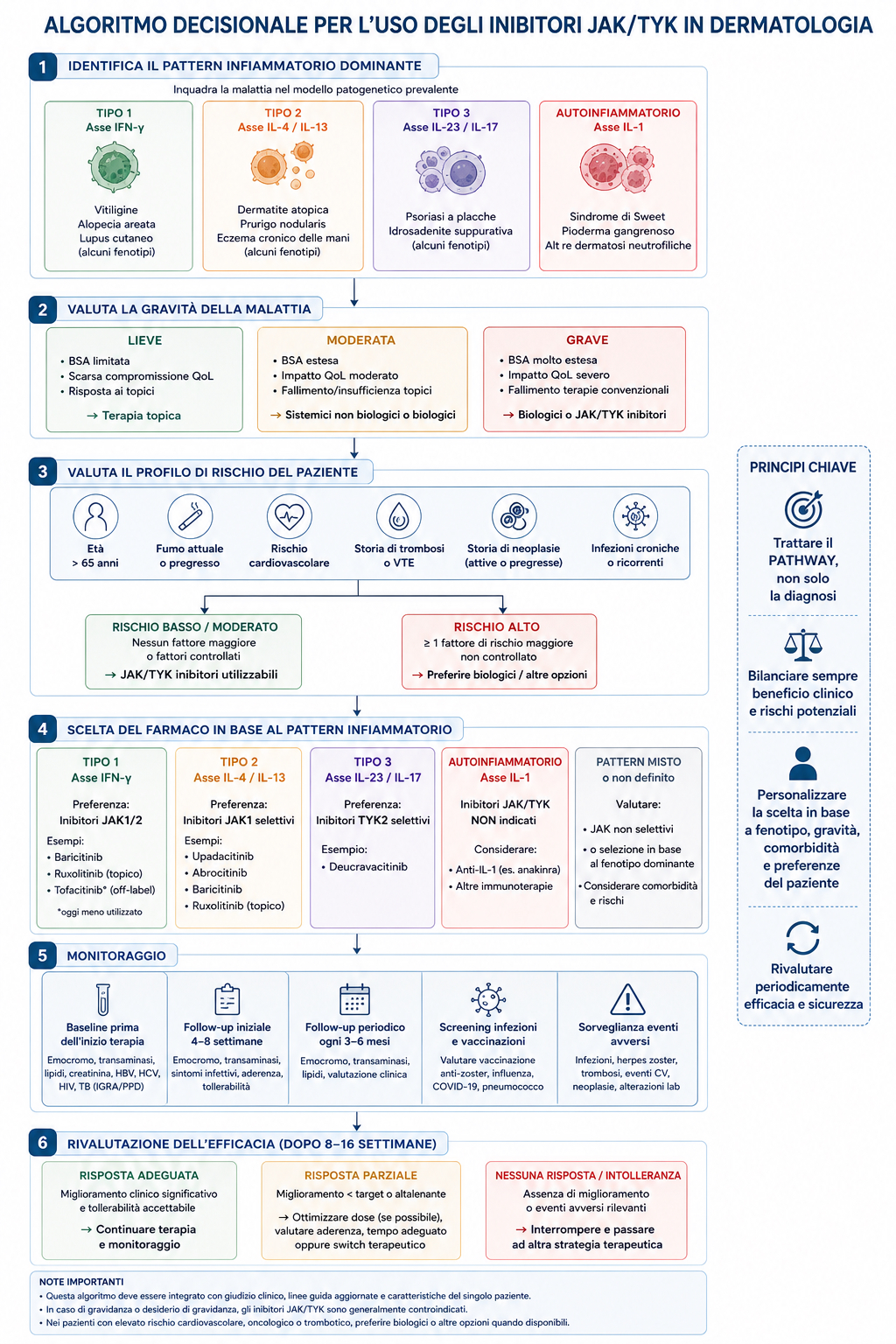
Algoritmo decisionale pratico
La scelta di un inibitore JAK/TYK non dovrebbe partire dal nome del farmaco, ma dal paziente: diagnosi, pattern infiammatorio, gravità, comorbidità, rischio e alternative disponibili.
Tipo 1: vitiligine e alopecia areata; tipo 2: dermatite atopica; tipo 3: psoriasi; autoinfiammatorio: dermatosi neutrofiliche IL-1-driven.
Le forme lievi restano spesso topiche; le forme moderate-severe richiedono sistemici, biologici o small molecules.
Età, fumo, rischio cardiovascolare, trombosi, neoplasie e infezioni ricorrenti orientano la scelta.
JAK1/JAK2 per tipo 1; JAK1 per tipo 2; TYK2 per tipo 3; evitare di forzare i JAK nelle forme IL-1-driven pure.
Controllo clinico e laboratoristico iniziale e periodico, con rivalutazione di efficacia e tollerabilità dopo 8–16 settimane.
Take-home message
Gli inibitori JAK/TYK sono farmaci potenti e razionali, ma non sono semplicemente “biologici in compresse”. Agiscono su nodi intracellulari condivisi da più citochine, e proprio per questo offrono rapidità ed efficacia in alcune malattie, ma richiedono una valutazione di sicurezza più attenta. La domanda corretta non è solo quale diagnosi abbia il paziente, ma quale pathway stia guidando la malattia e quale rischio individuale accompagni la scelta terapeutica.
Riferimenti essenziali
Per l’uso clinico fare sempre riferimento a scheda tecnica aggiornata, linee guida nazionali/internazionali e disposizioni regolatorie locali. Fonti utili: comunicazioni EMA/FDA sulla sicurezza degli inibitori JAK; schede prodotto EMA/FDA dei singoli farmaci; linee guida dermatologiche aggiornate.
Vuoi approfondire altri temi di dermatologia?
Torna alla home