I CASI CLINICI DEL CLUB DEL GIOVEDI'
Neoplasia polmonare
Sig. S.A., 71 anni, scarso frequentatore dell'ambulatorio perché ha
sempre goduto di buona salute, giunge all'osservazione in quanto lamenta dolore
sottoscapolare sx, insorto da alcuni giorni. L'esame obiettivo risulta
negativo (in particolare l'obiettività' polmonare). Viene prescritto un FANS
(diclofenac 1 fl/die x 7 giorni); al termine del ciclo terapeutico il pz
ritorna data la persistenza della sintomatologia e la scarsa sensibilità
all'antinfiammatorio. Nel contempo è comparsa anoressia associata a depressione
del tono dell'umore (la moglie si sta sottoponendo a chemioterapia
pre-operatoria per ADK mammario di recente scoperta) e a nausea.
Vengono richiesti alcuni accertamenti strumentali e laboratoristici:
-Rx Torace:
praticamente negativo, a parte il riscontro di "stria
disventilatoria" basale sx;
-Gastroscopia: Nulla di rilevante.
-Ecografia dell'addome superiore: nella norma fegato, colecisti,pancreas, reni, surreni, non
masse retroperitoneali.
-Esami ematochimici: da segnalare VES I.K. 23, leucocitosi neutrofila (GB 10.500 con 75% di
neutrofili),a2-globuline 13,2%;nella norma CEA e alfa-fetoproteina.
L'esame obiettivo documenta rantoli crepitanti basali sx e si instaura pertanto
terapia antibiotica a largo spettro (Ceftriaxone 1g/die) associata a
metoclopramide e ciclo di fleboclisi (Fisiologica e Glucosata 10%).
Dopo 7 giorni di trattamento all'esame obiettivo si rileva la presenza di
versamento pleurico di notevole entità, mentre le condizioni cliniche del pz
peggiorano (calo ponderale di 5 Kg, anoressia ingravescente, dispnea al minimo
sforzo): viene pertanto disposto il ricovero in Reparto Pneumologico, ove una
TAC toraco-addominale e una successiva biopsia pleurica evidenziano una Neoplasia
primitiva della pleura.
CONCLUSIONI
Importanza del DOLORE ALL'EMITORACE POSTERIORE quale sintomo di
esordio (e di possibili errori diagnostici) delle neoplasie polmonari e
pleuriche.
TRABOCCHETTI DIAGNOSTICI:
1) Possibile sottovalutazione del dolore interpretandolo come di origine
"reumatica";
2) Interferenza della sintomatologia depressiva con il quadro clinico
principale.
CASISTICA PERSONALE
(Dr. Sani)
Diagnosi Sintomo di esordio
1) S.A., 83 aa, M, F, ADK
polmonare Dolore sovrascapolare
2) P.W.,74 aa, M, F, ADK
polmonare Dispnea
ingravescente
3) A.E., 72 aa, M, ex-F, Carcinoide
bronchiale Crisi dispnoiche
4) G.S., 73 aa, M, ex-F, ADK
polmonare Emoftoe
5) S.C., 71 aa, M, ex-F, ADK
polmonare Dolore
emitorace dx post.
6) S.P., 67 aa, M, ex-F, ADK
polmonare Sindrome
mediastinica
7) U.L., 69 aa, F, N.F., ADK
polmonare Dolore
sottoscapolare sx
8) C.E., 71 aa, M, F, ADK
polmonare Dolore
sottoscapolare dx
9) B.A., 57 aa, M, F, ADK
polmonare Dolore
sottomammario sx
Dicembre
1995
CASO CLINICO N° 1
"Se una sera d'estate un paziente ..."
Sig. M.S., 67 anni, si presente una sera d'Agosto in studio lamentando
parestesie e dolori alle estremità con senso d'impaccio articolare più evidente
al mattino. L'obiettività è sostanzialmente negativa (non tumefazioni
articolari, non deficit della forza o della sensibilità, PA nei limiti, rumori
aggiunti bronchiali, come al solito, all'auscultazione dei campi polmonari).
Il sig. M.S. non è un frequentatore abituale dell'ambulatorio, se non nella
stagione invernale, a causa di frequenti riacutizzazioni bronchitiche; è
affetto da BPCO non troppo severa. Attualmente è in pensione, ha sempre svolto
attività di agricoltore.
Nell'ipotesi di una artrite reumatoide senile richiedo esami
"reumatici" ed inizio trattamento a basso dosaggio con steroidi
(Urbason R 1 cp/die) e ciclo di FANS (Orudis 1 fl im/die).
Dopo 3 giorni il pz ritorna: ha eseguito gli esami ematochimici richiesti
(colesterolo tot. 279 mg% e VES lievemente "mossa" IK 16) e riferisce
netto peggioramento della sintomatologia. In particolare denuncia l'insorgenza
di affaticamento muscolare alla deambulazione con intervallo libero di circa
100 metri oltre ad un aggravamento della sintomatologia parestesica. All' E.O.
si notano ipoestesia a carico degli arti inferiori e ipopulsatilità dei polsi
tibiali anteriori e posteriori. Aggiungo alla terapia Benexol B12 5000 1 fl/die
im per una settimana, nell'ipotesi di una polineurite.
Richiedo Ecodoppler arterioso degli arti inferiori (reperto
sostanzialmente nei limiti di norma: evidentemente l'ipopulsatilità era causata
da motivi anatomici), EMG arti inferiori (modesto rallentamento della
velocità di conduzione nervosa), consulenza neurologica (Dr. LISI:
sospetta polineuropatia di ndd; consiglia Rx torace e markers tumorali nel
sospetto di una sindrome paraneoplastica).
Gli accertamenti richiesti dal neurologo risultano negativi e la sintomatologia
si arricchisce della comparsa di ipostenia (> agli arti inferiori),
pertanto il 13-10, a 45 giorni dall'insorgenza della sintomatologia ne dispongo
il ricovero in Clinica Neurologica per gli accertamenti del caso.
In tale Sede viene ripetuta EMG (sovrapponibile a quella eseguita a
domicilio), TAC e RMN (ndp) e esame del liquido cefalo-rachidiano che
documenta DISSOCIAZIONE ALBUMINO-CITOLOGICA (aumento della
proteinorrachia in assenza di concomitante aumento della cellularità):
quest'ultimo reperto associato al netto peggioramento della sintomatologia
accusato dal pz durante il ricovero fanno porre diagnosi di CIPD
(Poliradiculopatia infiammatoria demielinizzante cronica).
Viene instaurato trattamento steroideo a dosi adeguate (Prednisone 1 mg/kg/die
da proseguire a scalare per 6-7 mesi) con netto recupero della funzione motoria
e discreto della sensibilità: permangono tuttora le parestesie, anche se
attenuate.
CIPD (Chronic
inflammatory poliradiculoneuropathy demyelinizating)
Questo termine raggruppa una serie di disturbi a carico del nervo
periferico per certi versi simili alla sindrome di GUILLAN-BARRE'
, ma da essa differenti per un decorso molto più lento.
Eziologia:
sconosciuta.
Patogenesi: autoimmunitaria, tuttavia non esiste una stretta
correlazione tra la comparsa della malattia ed un'infezione precedente come
nella s. di Guillan-Barré. Sono stati dimostrati Anticorpi contro strutture
nervose del nervo periferico sia nel siero che nel nervo periferico di pz
affetti da CIPD.
Sintomatologia:
Non vi sono differenze di sesso e di età; la manifestazione più frequente è
quella di una sofferenza sensitivo-motoria. Il deficit motorio interessa
soprattutto gli arti (difficoltà alla deambulazione, a salire e scendere le
scale, alla prensione e utilizzo di oggetti), mentre il deficit
sensitivo si caratterizza per parestesie (dolorose o di
intorpidimento) e ipoestesie.
A differenza della forma acuta (G-B) può mancare la prevalenza dei sintomi
motori su quelli sensitivi. Obiettivamente si nota la struttura simmetrica
dell'interessamento nervoso; l'atrofia muscolare è di solito modesta specie se
rapportata con l'ipostenia. I nervi cranici sono raramente interessati..
Diagnosi:
- LABORATORIO: gli esami ematochimici sono generalmente nei limiti
di norma (a volte aumento delle gammaglobuline). L'esame del liquor
evidenzia una dissociazione albumino-citologica e l'incremento
delle proteine liquorali è più marcato durante le recidive della malattia.
- ELETTROMIOGRAFIA: documenta una spiccata riduzione della
velocità di conduzione motoria e sensitiva (al di sotto anche del 60% dei
valori normali).
Anatomia Patologica: la BIOPSIA DEL NERVO SURALE può essere utile per dirimere
eventuali dubbi: infiltrati pericapillari di mononucleati, edema endoneurale e
demielinizzazione segmentaria. A carico del nervo si nota un diminuito numero
di fibre mieliniche, una riduzione di spessore del rivestimento mielinico
(segno di rimielinizzazione) a carico delle fibre residue. Il ripetersi di tali
processi in caso di andamento recidivante della malattia può portare ad
un'ipertrofia del nervo con aspetto a "bulbo di cipolla".
Decorso clinico: sono descritti:- decorso lento monofasico
-
decorso a recidive
-
decorso progressivo a gradini
-
decorso lento progressivo
Prognosi:
varia in relazione al tipo di decorso, è buona in più di metà dei casi; circa
un terzo di pazienti colpiti sono costretti a letto o all'uso di sedia a
rotelle.
Terapia:
PREDNISONE: 1 mg/Kg/die per 1 mese e poi a scalare. Nei casi più gravi si
possono associare immunosoppressori e plasmaferesi. Nelle forme più
lievi è preferibile evitare il trattamento in quanto gli effetti collaterali
prevalgono sugli eventuali benefici.
Bibliografia:
C. Rugarli: MANUALE DI MEDICINA INTERNA SISTEMATICA 3^ Edizione
Epilogo: Tre
anni dopo, il pz in remissione completa per quanto riguarda la CIPD, ha
sviluppato un’insufficienza renale rapidamente progressiva secondaria a
vasculite di ndd, su base comunque autoimmunitaria, e attualmente è in
trattamento emodialitico cronico.
CASO CLINICO N° 2
" Due occhi piccoli,
piccoli..."
Il sig. M.G., 80 aa, si presenta in ambulatorio riferendo la comparsa di
edemi declivi e peripalpebrali (questi ultimi più evidenti al risveglio). Il pz
è una "vecchia conoscenza" dell'ambulatorio in quanto è affetto da
diverse malattie che lo costringono a sottoporsi a periodici e frequenti
controlli. E' infatti portatore di pace-maker (applicato nel 1990 per un
BAV completo con episodio sincopale) e affetto da scompenso cardiaco, arteriopatia
obliterante cronica agli arti inferiori, diverticolosi del colon, ernia
dello hiatus. iperdislipidemia tipo IIb, gotta primaria.
E' in terapia con: Lanoxin 0,125 mg 1 cp/die, Lasix 25 mg 1 cp 2 volte
la settimana, Zyloric 100 mg 1 cp/die, Enapren 5 mg 1 cp/die, Ascriptin 1
cp/die, Prepulsid 1 cp prima dei pasti.
L'ESAME OBIETTIVO documenta la presenza degli edemi, rantoli crepitanti
bibasali, fegato aumenta di volume e consistenza (margine inferiore a 3 dita
trasverse dall'arcata costale); la PA è 145/80 mmHg, i toni cardiaci sono
ritmici (pace-maker), il peso corporeo è di 73 Kg (peso abituale 69Kg).
Viene prescritta terapia diuretica per via intramuscolare e a dosi più
elevate (Lasix 25 mg 2 fl/die per 1 settimana): al successivo controllo il peso
corporeo è ritornato ai livelli abituali (69 Kg) ed il pz riferisce aumentata
tollerabilità allo sforzo, tuttavia lamenta la persistenza degli edemi
peripalpebrali mattutini.
Alcune settimane dopo il pz si reca in Ambulatorio per eseguire la vaccinazione
antiinfluenzale e, osservandolo in viso, spiccano due occhi veramente piccoli,
"porcini": su specifica sollecitazione il pz ammette di avere più
sonno, più freddo ed una alterazione del timbro della voce.
Sono richiesti gli indici di funzionalità tiroidea che documentano T3 al di
sotto della norma, T4 ai limiti inferiori, TSH di poco elevato.
Viene posta diagnosi di IPOTIROIDISMO SUBCLINICO in fase di viraggio
verso un franco ipotiroidismo. Si soprassiede per il momento ad una terapia
sostitutiva viste le condizioni cardiovascolari precarie del paziente
preferendo mantenere solo uno stretto controllo del paziente.
CASO CLINICO n° 3: B.B.,59 aa, giunge alla mia osservazione mentre mi trovo a sostituire
una Collega: porta in visione gli esami emato-chimici e si mostra preoccupata
per la severa ipercolesterolemia di cui è affetta resistente ad ogni terapia
farmacologica. Lamenta inoltre raucedine, ridotta tolleranza al freddo, edemi,
ipersonnia. Gli esami di funz. tiroidea documentano ipotiroidismo primario.
CASO CLINICO n° 4: vengo interpellato da una Collega, che mi chiede di suggerirle il nome
di un nefrologo per il suocero che presenta lieve rialzo degli indici di
funzionalità renale oltre ad un aumento notevole della CPK , attribuito
al trattamento con Sinvastatina, ma persistente anche dopo 2 mesi dalla
sospensione. Viene riferito anche impaccio alla fonazione e alla deglutizione a
causa di aumento delle dimensioni della lingua. Tenendo presente la miopatia
ipotiroidea le suggerisco di controllare T3,T4 e TSH che risultano
compatibili con la diagnosi di ipotiroidismo primario.
COMMENTO
L'ipotiroidismo, come pure altre endocrinopatie, è una delle poche
condizioni in cui conoscere il paziente può risultare controproducente. Le
manifestazioni cliniche compaiono lentamente e progressivamente talché le si
tende ad attribuire all’habitus del pz piuttosto che a considerarle veri e
propri sintomi.
E' anche un esempio di come esercitare la medicina non è solo conoscere la
malattie, ma anche osservare e saper ascoltare le persone di fronte a noi senza
lasciarsi fuorviare da semplificazioni diagnostico-terapeutiche
(edema-->diuretico, febbre-->antipiretico, vomito-->antiemetico,
ecc...). Tutti conosciamo fin dall'Università i segni ed i sintomi dell'ipotiroidismo
(e non si dimenticano facilmente!), tuttavia saperli riconoscere in un singolo
paziente dove si combinano in modo variegato non è assolutamente facile.
EDEMA:
quando si ricerca la causa di edema considerare oltre alle
"classiche" (cardiache, epatiche, renali, venose) considerare anche
l'ipotiroidismo (l'edema è in realtà un mixedema, dovuto al'accumulo di
mucopolisaccaridi nel sottocutaneo e nei muscoli).
L'ipotiroidismo primario rappresenta inoltre una condizione in cui il medico di
famiglia può essere autosufficiente sia nella diagnosi che nella terapia.
IPOTIROIDISMO
CLASSIFICAZIONE
# Ipotiroidismo primitivo (95% dei casi)
- RIDOTTA MASSA DEL TESSUTO TIROIDEO
1.
Congenita:
agenesia o disgenesia tiroidea
2.
Conseguente
a processi autoimmuni:
- Tiroidite linfocitica di
Hashimoto (forma classica con gozzo)
- Mixedema idiopatico (M. di Gull
), tiroidite atrofica *
3.
Iatrogena:
- Terapia radiante
-
tiroidectomia.
* Rappresenterebbe lo stadio terminale di una pregressa
m.tiroidea autoimmune: tiroidite di Hashimoto o M. di Basedow
- ALTERATA BIOSINTESI ORMONI TIROIDEI
1.
Difetto
dell'ormonogenesi
2.
Carenza
di Iodio
3.
Da gozzigeni
naturali
4.
Da
farmaci (Amiodarone, sali di LITIO)
# Ipotiroidismo secondario
1.
Da
lesione ipofisaria (carenza TSH)
2.
Da
lesione ipotalamica (carenza TRH - ipotiroidismo terziario)
3.
Da
secrezione di TSH biologicamente inattivo
# Ipotiroidismo da resistenza dei tessuti periferici all'azione degli
ormoni tiroidei
FISIOPATOLOGIA:
Gli effetti degli ormoni tiroidei sono piuttosto complessi e solo
parzialmente noti, comunque la carenza determina:
- riduzione dei processi ossidativi e della termogenesi con compromissione
dell'omeostasi corporea.
- ridotta disponibilità energetica per tutte le cellule con riduzione di ogni
attività,
- rallentata sintesi proteica (enzimi,recettori,ormoni peptidici).
- rallentato turn-over metabolico con prevalente compromissione del catabolismo
e conseguente accumulo di sostanze a ricambio
più lento (mucopolisaccaridi,
colesterolo).
QUADRO CLINICO:
E' talmente noto a tutti che è quasi superfluo ricordarlo: edema impastato
(mixedema) perioculare (occhi porcini) e periferico, rallentamento di tutte le
funzioni psicomotorie (bradipsichismo, bradilalia, bradicinesia), diminuita
tolleranza al freddo, sonnolenza, turbe mestruali, stipsi, fragilità degli
annessi cutanei, alterazione del timbro della voce, ecc...
Da sottolineare nuovamente che la sintomatologia è sfumata, non
facilmente riconoscibile e spesso ignorata dal pz: la diagnosi è spesso
suggerita dai familiari o posta casualmente in occasione di ricoveri o visite
eseguite per altri motivi.
DIAGNOSI:
-Emocromocitometrico (Anemia nel 25-30%)
-Colesterolemia ( Ipercolesterolemia)
-CPK, LDH, SGOT (Miopatia)
-T3, T4: ridotti. Nelle fasi iniziali l'unico alterato
può essere la FT4
(meno utile il dosaggio di T3 e FT3, in quanto la ghiandola tende a produrre
relativ. più T3 che T4).
-TSH: è il
più precoce e preciso indice di ipotiroidismo primitivo.
-Anticorpi antitiroidei: (antitireoglobulina e antimicrosomiali):
utili per la diagnosi eziologica di tiroidite.
ECG: Bradicardia
sinusale, ridotto voltaggio P e QRS, appiattimento o invrsione T, allungamento
QT.
Rx torace:
gozzo, cardiomegalia.
Ecotomografia tiroidea: ev. gozzo.
Ecocardiografia: cardiomegalia, versamento pericardico.
Rx cranio e TAC o RMN: in caso di sosp. ipotiroidismo secondario.
Terapia: la
terapia è sostitutiva,iniziando con 25 mg/die ed aumentando di 25 mg /die ogni
settimana, fino ad arrivare alla dose standard che in media si aggira sui
100-200 mg/die (ampia variabilità da soggetto a soggetto). Nel follow up è
sufficiente controllare il TSH.
Problemi particolari:
- IPOTIROIDISMO SUBCLINICO NELL'ANZIANO: controverso se
trattare o meno: di solito se non vi sono controindicazioni di ordine
cardiovascolare si preferisce trattare.
- GRAVIDANZA: Le donne in età fertile affette da
ipotiroidismo che intraprendano una gravidanza hanno grosse difficoltà a
condurla a termine: occorre uno stretto e frequente controllo degli indici di
funzionalità tiroidea incrementando la dose giornaliera di 1/3 ogni trimestre
di gravidanza, fin dal'inizio.
Bibliografia: Rugarli MANUALE DI MEDICINA INTERNA SISTEMATICA III ed.
1994.
Marzo
1996
Casi Clinici
Prima
parte
Campagna invernale 1995-96
1)
C.F., 15 aa: la madre richiede la visita a domicilio per la comparsa di
febbre e faringodinia. L'obiettività documenta iperemia orofaringea e nulla
più. Prescrivo Claritromicina e paracetamolo e lascio il paziente. Dopo alcuni
la giorni la madre mi ritelefona riferendomi la persistenza di febbricola e
faringodinia; le suggerisco di proseguire con il paracetamolo. Dopo 20 giorni
dall'esordio il ragazzo viene in ambulatorio per la persistenza di febbricola e
faringodinia. L'obiettività è praticamente invariata rispetto al primo giorno.
A questo punto decido di richiedere alcuni accertamenti da cui emergono
i seguenti dati...
C.C., 39 aa: il 05-01-96 richiede visita a domicilio per febbre,
faringodinia, tosse produttiva. Prescrivo antinfiammatori e antibiotico a largo
spettro (claritromicina). Dopo 15 giorni il paziente ritorna in ambulatorio
riferendo che dopo un periodo di benessere seguito all'episodio influenzale
sono ricomparsi febbre e odinofagia piuttosto fastidiosa. Prescrivo un altro
antibiotico (cefixima), consiglio di proseguire con l'antinfiammatorio
(cinnoxicam). Dopo altri 5 giorni il pz si ripresenta nuovamente in ambulatorio
lamentando un'acuirsi della odinofagia e riferendo inoltre la comparsa di
dolore in regione sottojoidea.
Decido di richiedere alcuni accertamenti ematochimici e strumentali da
cui emergono i seguenti dati:...
... e quelle solite artralgie!
P.I., 69 aa, si reca in ambulatorio (metà Gennaio '96) lamentando dolori
diffusi al rachide lombo-sacrale, articolazioni coxo-femorali e scapolo-omerali
insorti da alcuni giorni. L'obiettività non documenta limitazioni articolari di
rilievo nè segni di flogosi acuta. Prescrivo un antinfiammatorio (diclofenac
100 mgx2/die) confidando nella rapida risoluzione della sintomatologia. Infatti
dopo una settimana la pz è di nuovo in ambulatorio riferendo un'accentuazione
notevole delle artralgie nonostante la terapia antinfiammatoria. Richiedo alcuni
esami emato-chimici il cui esito è il seguente...
Seconda
parte
1) ...
linfocitosi assoluta con numerosi elementi "attivati", VES 40 IK, Ab
anti EBV: IgM+, IgG-: pertanto la diagnosi è di mononucleosi infettiva:
sospendo ogni terapia antibiotica e consiglio di proseguire con paracetamolo
associando una piccola dose di metilprednisolone (Urbason R 1 confetto/die) con
progressiva risoluzione del quadro sintomatologico.
2) ...VES 67
IK, GOT 47 U, GPT 45 U, Fe 19 mg%, T3 2.08, T4 10.7, TSH 0.89, a2-globuline:
11.8%, globuli bianchi 11.200/mmc, neutrofili 84%. Scintigrafia tiroidea
(Tc): la fissazione dell'indicatore è praticamente nulla (reperto
compatibile con tiroidite). Diagnosi: tiroidite subacuta di de Quervain.
Prescrivo, oltre al FANS, terapia steroidea per os (Urbason R 3 cnf/die a
scalare progressivamente nel giro di 20 giorni) con risoluzione della
sintomatologia.
3) ... VES I
ora 90 mm, PCR 12, leucocitosi neutrofila: tali reperti associati all'ulteriore
aggravarsi della sintomatologia con blocco quasi completo delle scapolo-omerali
consentono di porre diagnosi di polimialgia reumatica: si prescrive
trattamento steroideo (metilprednisolone 1 mg/Kg = 60 mg) a scalare con
risoluzione del quadro clinico:attualmente la pz sta bene assumendo Urbason 4 mg
a giorni alterni.
MONONUCLEOSI INFETTIVA
E' una malattia acuta caratterizzata da febbre, angina, linfoadenopatia,
splenomegalia e comparsa di cellule mononucleate atipiche in circolo.
Epidemiologia:
L'infezione contratta al di sotto dei 3 anni è generalmente
asintomatica, mentre tra i 3 ed i 10 anni dà luogo spesso ad un quadro clinico
sfumato così come nell'età adulta. Si stima che la malattia sia clinicamente
riconoscibile in 1 caso ogni 2-3 adulti infettati. Pertanto i soggetti che più
comunemente sono colpiti sono giovani tra i 15 ed i 25 anni di età. Nei Paesi
in via di sviluppo la malattia è generalmente asintomatica perché viene
contratta di solito prima dei 3 anni.
Il virus è presente nella saliva (e forse anche nelle feci)
di pazienti affetti, ma anche di soggetti con infezione inapparente o che hanno
presentato la malattia mesi o anni prima.
La trasmissione avviene per propagazione di materiale salivare
dal cavo orale dell'individuo infettante a quello del contagiato (baci, impiego
promiscuo di oggetti che vengono a contatto con la mucosa orale, quali
stoviglie, bicchieri,spazzzolini da denti). la trasmissione indiretta mediante
goccioline di Flügge non è impossibile, ma non è facile (e perciò la malattia
appare moderatamente contagiosa). Riferito un caso traminte trasfusione di
sangue.
Eziopatogenesi:
L'agente eziologico è il virus di Epstein-Barr (EBV): è un virus a DNA
appartenente alla famiglia degli Herpesvirus. Ha una particolare affinità
per i linfociti B, nei quali si localizza dopo penetrazione attraverso la
mucosa orale e drenaggio ai linfonodi loco-regionali; mediante la
ricircolazione linfocitaria i linfociti B infettati dall'EBV distribuiscono
l'infezione a tutto l'organismo. Nei linfociti B tuttavia il virus risiede in
forma latente poiché solo parte del suo genoma viene espresso. Si ritiene che
il virus nella sua forma matura possa localizzarsi e replicarsi nelle cellule
epiteliali del cavo orale e del dotto parotideo (si trasmette mediante la
saliva).
L'effetto diretto dell'EBV si linfociti B viene definito "mitogeno
policlonale": induce la trasformazione in blasti che vanno incontro a
mitosi (mitogeno) su tutti linfociti B (policlonale): in vitro tale
effetto non ha limiti, le cellule vengono trasformate in linee linfoblastoidi
potenzialmente immortali. In vivo la proliferazione dei linfociti B è
frenata dai T-linfociti con espansione prevalente dei soppressori-citotossici
(CD8+). Questi linfociti T acquisiscono una forma particolare e costituiscono
la maggior parte delle cellule atipiche osservabili nel sangue periferico dei
pz affetti e anche a guarigione avvenuta i T-linfociti mantengono una sorveglianza
nei confronti dei B-linfociti nei quali l'EBV, come tutti gli Herpesvirus, può
rimanere latente.
RELAZIONI TRA EBV E MALATTIE NEOPLASTICHE: l'EBV è stato individuato nei pz
affetti da linfoma di Burkitt, da carcinoma nasofaringeo e vi
sono sospetti circa un suo ruolo nello sviluppo di vari tipi di linfomi.
Anatomia patologica: gli aspetti più caratteristici sono a livello
linfonodale, dove nella zona parafollicolare (T-dipendente) si nota una estesa
proliferazione di grandi cellule con nucleo vescicolare ed ampio citoplasma
(immunoblasti), che nel sangue rappresentano i linfociti atipici ("cellule
di Dawney"), peculiari della mononucleosi.
Fisiopatologia:
Vi è una proliferazione linfocitaria (prima dei B poi anche dei
T-linfociti) con infiltrazione da parte di questi elementi negli organi
colpiti. Fenomeni infiammatori accompagnano tale infiltrazione e sono indotti
dai T-linfociti e si verificano a carico delle strutture linfatiche
oro-faringee, linfonodi, milza, fegato ed, eccezionalmente, cuore, reni e
sistema nervoso. Questa infiltrazione linfocitaria a livello della milza può
raggiungere livello notevoli con splenomegalia cospicua e possibilità di
infarto splenico e di rottura, apparentemente spontanea, dell'organo.
Vi è inoltre produzione alterata ed aumentata di anticorpi
sia di tipo IgM che di tipo IgG, che normalmente il soggetto non secerne o
secerne in piccola quantità; compaiono così Ab antinucleo, fattori reumatoidi,
falsa positività per le reazioni della sifilide, Ab anti globuli rossi e/o
antipastrine con il possibile sviluppo di una anemia emolitica o
di una piastrinopenia autoimmune. Tale fenomeno è probabilmente
alla base della comparsa degli anticorpi eterofili e delle manifestazioni
cutanee che molto spesso (oltre il 50%) insorgono dopo trattamento dei pz con
ampicillina, amoxicillina o simili. D'altra parte l'attivazione dei T-linfociti
soppresori-citotossici determina una depressione dell'immunità cellulo-mediata
caratteristica della fase acuta della malattia.
Sintomatologia:
Il periodo di incubazione varia da 30-50 giorni nell'adulto a
10-15 nel bambino. Segue un periodo prodromico caratterizzato da
mialgie, cefalea, astenia, malessere generale. Il quadro clinico vero e proprio
è molto variabile potendosi avere forme praticamente asintomatiche e orme
piuttosto impegnative. Si distinguono classicamente 3 forme cliniche, che
tuttavia possono embricarsi tra loro e cioè:
-a) linfoadenomegalica; b) Anginosa,
in cui prevale l'interessamento orofaringeo; c) Febbrile.
L'esordio è spesso brusco e caratterizzato da febbre elevata, cefalea,
tosse secca, faringodinia; caratteristico è l'interessamento faringotonsillare
che persiste a lungo (7-10 giorni o più). In 1/3 dei casi vi sono petecchie a
livello del confine tra palato duro e molle. Deve comunque insospettire
l'associazione di astenia marcata e febbre persistenti.
I segni clinici più comuni sono i seguenti: linfoadenopatia diffusa,
splenomegalia (50% dei casi), epatomegalia (10%); raro l'ittero
(5%), mentre più spesso compare un rash maculopapuloso diffuso (10-15%).
A volte compare edema sovraorbitario bilaterale, mentre piuttosto rare sono le sindromi
neurologiche (meningite sierosa, encefalite, atassia cerebellare acuta,
sindrome di Guillain-Barré, neurite ottica), così come polmonite, pericardite,
miocardite e orchite. Talvolta si riscontra microematuria suggestiva di un
interessamento renale.
Esami di laboratorio:
Dopo una precoce e fugace granulocitopenia (nelle prima settimana di
malattia la conta leucocitaria può essere normale o diminuita) si ha leucocitosi
(10-20.000/mmc) per aumento dei mononucleati alcuni dei quali hanno morfologia
atipica (linfociti "attivati" o "virociti"): questi ultimi
si distingono perché sono più grandi, hanno citoplasma più abbondante, pallido,
vacuolato, nucleo irregolare, fissurato, reniforme, cromatina densa ed
irregolare, rari nucleoli. Tali elementi scompaiono dallo striscio periferico
con la regressione della malattia, tuttavia la linfocitosi può persistere a
lungo.
Spesso aumentate sono le TRANSAMINASI, espressione di
interessamento epatico; fondamentali per la diagnosi sono le reazioni
sierologiche:dosaggio degli anticorpi specifici (IgM e IgG) anti-EBV,
mentre ha perso di importanza la reazione di PAUL-BUNNEL, che evidenzia la
presenza di anticorpi eterofili (agglutinine anti globuli rossi di montone).
Diagnosi differenziale: leucemia acuta e altri disordini
linfoproliferativi, toxoplasmosi, rosolia (in caso di esantema), epatite
virale, angine batteriche, linfocitosi acuta infettiva dell'infanzia, infezione
da Citomegalovirus).
Il decorso è in genere benigno e più rapido nei bambini (tenere comunque
presente la possibilità di complicanze potenzialmente gravi, come la rottura di
milza, la porpora trombocitopenica, l' anemia emolitica autoimmune, le sequele
a carico del sistema nervoso centrale). A volte residua una astenia marcata
anche per alcuni mesi, tanto che alcuni correlano la cosiddetta sindrome da
affaticamento cronico ad una infezione cronica con EBV.
Terapia:
- Antiinfiammatori a scopo sintomatico;
- Antibiotici (evitare amoxicillina e ampicillina) se si sospetta una
sovrinfezione batterica (peraltro frequente);
- Corticosteroidi: da riservare ai casi più impegnativi e/o al trattamento
delle complicanze.
- Antivirali (Acyclovir): la risposta è parziale , ma può essere utile nei casi
più gravi.
Home Page Indice
TIROIDITE SUBACUTA DI DE QUERVAIN (GIGANTOCELLULARE)
Colpisce prevalentemente il sesso femminile (3-4:1) ed è più frequente dalla
terza alla quinta decade di vita; ha un'evoluzione benigna con guarigione
nell'arco di alcune settimane o alcuni mesi.
Eziologia:
E' quasi sicuramente virale, anche se non è stato identificato un virus
specifico (in alcuni casi è stato isolato il virus parotitico) e verosimilmente
vi è anche una componente immunitaria come documentato dalla presenza di
fagociti e linfociti nell'infiltrato granulomatoso.
Anatomia Patologica:
Vi è necrosi dei follicoli tiroidei associata ad infiltrazione linfo e leucocitaria
oltre a presenza di cellule giganti multinucleate; nonostante la estesa
distruzione vi è restitutio ad integrum.
Clinica:
La malattia esordisce solitamente 2-3 settimane dopo un episodio infettivo
acuto a carico delle prime vie aeree; dolore e tumefazione tiroidea associato a
febbre e malessere generale sono i sintomi caratteristici. la tumefazione è
limitata ad una parte della ghiandola e a volte si osserva la migrazione della
tumefazione dolente in punti diversi della ghiandola ("tiroidite
migrante"). All'inizio vi può essere una fugace fase di
ipertiroidismo secondaria alla repentina immissione di ormoni tiroidei in
circolo.
Il decorso della malattia, in assenza di trattamento è caratterizzato da
recidive ("tiroidite recidivante"), tuttavia la malattia tende a
guarire spontaneamente nel giro di alcune settimane o mesi, senza reliquati
(raramente ipotiroidismo).
Esami emato-chimici e strumentali:
I livelli di ormoni tiroidei variano a seconda della ase della malattia:
all'inizio T3 e T4 sono elevati e il TSH è ridotto, mentre successivamente T3 e
T4 si riducono e si innalza il TSH. Alla scintigrafia la
captazione del tracciante è praticamente nulla. Elevati anche i valori degli
indici di flogosi (VES, alfa-2-globuline). Generalmente assenti gli anticorpi
antitiroidei.
Terapia:
FANS e
corticosteroidi (0.5 mg/Kg a scalare gradualmente) sono efficaci nel
controllare i sintomi e nell'evitare le recidive.
POLIMIALGIA REUMATICA ( e arterite a cellule giganti)
Sono malattie reumatiche comuni delle persone di mezza età e anziane.
Sebbene l'eziologia sia sconosciuta e la loro patogenesi poco chiara è evidente
che le due affezioni siano strettamente correlate.
Ancora non è chiaro se una stessa causa possa determinare a seconda
delle caratteristiche dell'ospite e di altri fattori sconosciuti una o entrambe
le malattie o se sia la stessa malattia e che in molti casi l'arterite sia
clinicamente inapparente.
La POLIMIALGIA REUMATICA è caratterizzata da dolore e
rigidità mattutina alle spalle, alle anche, al collo e al dorso. Solitamente vi
è reazione infiammatoria associata; l'età media di insorgenza è
di 70 anni e quasi mai insorge al di sotto dei 50 anni. Le donne sono
colpite il doppio degli uomini.
L'esordio è di solito graduale e si arriva alla sintomatologia
conclamata nel giro di alcune settimane; nei casi più lievi i sintomi
migliorano dopo 1-2 ore dal risveglio per ritornare solo dopo un periodo di
inattività. Il dolore è tale da limitare notevolmente l'attività del soggetto e
spesso da confinare il pz a letto. Possono essere presenti inoltre stanchezza
marcata, affaticabilità, febbricola, calo ponderale. In alcuni casi è stata
dimostrata la presenza di infiammazione articolare (infatti la denominazione
della malattia è impropria: non è mai stato riscontrato un interessamento a
carico dei muscoli come confermato dal dato della CPK normale). La polimialgia
reumatica è una sinovite delle articolazioni prossimali e
delle strutture periarticolari. Dolenzia alla palpazione delle regioni dolenti
è presente in meno della metà dei pazienti.
Dati di laboratorio:
Pressochè costanti sono una netta elevazione della VES (70-80 mm alla I
ora) e della PCR; nella norma invece conta leucocitaria, RA-test,
immunoglobuline e Complemento. Nel 25% dei casi si rileva modesta alterazione
degli indici di funzionalità epatica, che ritornano a volori normali dopo il
trattamento.
Incidenza:
E' maggiore nei caucasici e nei paesi nordici. L'incidenza
(N° di casi nuovi/anno) è di 53.7/100.000 tra i soggetti > 50 anni di età;
la prevalenza (N° totale di malati/popolazione) è di 1/200
persone (> 50 anni).
Criteri diagnostici:
- Età > 50 anni
- Dolore e rigidità mattutina in almeno 2 delle seguenti sedi: COLLO,
SPALLE, ANCHE.
- VES > 40 I ora.
- Durata dei sintomi: almeno 1 mese
- Nessuna altra malattia presente.
Diagnosi differenziale:
- Artrite reumatoide: sedi diverse: distali l'AR, prossimali la PR.
- Polimiosite: CPK elevata, EMG alterato, biopsia muscolare
caratteristica (tutte nei limiti nella PR)
- Fibromialgia reumatica: età diversa, negatività degli indici di
flogosi, spiccata dolenzia di tender points, diversa risposta al riposo (più è
profondo e più peggiora la PR, viceversa la FR).
Rapporti con la arterite a cellule giganti (di Horton): circa il 40% dei pz affetti
dall'arterite ha anche una polimialgia reumatica, pertanto se il pz lamenta
anche cefalea intensa in corrispondenza dell'arteria temporale e disturbi
visivi è necessario considerare anche l'eventualità che possa essere affetto
anche da arterite temporale.
Terapia:
Nelle forme più lievi di PR si può tentare con i soli FANS, tuttavia di
solito è necessario ricorrere alla terapia steroidea (10-20 mg di prednisone
come dose iniziale e poi si scala gradualmente fino a raggiungere la dose
minina efficace che andrà proseguita per lungo tempo ed in alcuni casi anche
sine die): il miglioramento di solito è drammatico, nel giro di 24 ore il pz
riferisce la quasi completa regressione della sintomatologia.
Nella arterite di Horton la dose di steroidi è più elevata (40-60 mg di
prednisone inizialmente e a volte è necessario arrivare anche a 80-100 mg).
Nei casi più resistenti si associano immunosoppressori (ciclofosfamide,
azatioprina, dapsone, ciclosporina). La durata media, sia di PR che di AG, è
circa 2 anni, ma in alcuni casi possono essere molti di più.
Bibliografia: Stein:
Medicina Interna IV Edizione Ed. Mosby-Year Book Inc. 1994
Rugarli: Manuale di
Medicina Interna Sistematica III Edizione Ed. Masson 1993
Giugno
1996
La paura
1. R.F., 20
anni, si reca in ambulatorio lamentando astenia, più accentuata al mattino,
svogliatezza, e, soprattutto riferendo di episodi della durata di 15-30 minuti,
caratterizzati da difficoltà di respiro con fame d'aria e senso di morte
imminente, da cardiopalmo e da tachicardia. La ragazza sta seguendo un corso di
grafica computerizzata a Milano, il che le comporta di stare lontano da casa
durante la settimana, tuttavia riferisce di sopportare bene la situazione
poichè particolarmente interessata al corso. Non ha grossi problemi familiari,
nè sentimentali. Riferisce inoltre di risvegli notturni frequenti dovuti a
incubi.
L'esame obiettivo è negativo; richiedo alcuni accertamenti ematochimici
generali, pressato anche dalla pz, la quale teme di essere affetta da qualche
grave malattia, che risultano nei limiti di norma. Anche una visita
cardiologica non documenta anomalie di rilievo. Prescrivo alla pz una
benzodiazepina (Lexotan gtt) da assumere al bisogno.
Alcuni giorni dopo, a mezzanotte, viene richiesta dalla madre una visita
domiciliare urgente, perché "la figlia sta male da morire". Al mio
arrivo la situazione non è poi così drammatica: i parametri vitali sono tutti
presenti e la ragazza riferisce di cominciare a sentirsi meglio, ma di avere
temuto, poco prima, di morire.
A questo punto, formulo la diagnosi di ...................
2.Per la
seconda volta nel giro di 15 giorni vengo chiamato con urgenza presso la Scuola
Elementare: G.M., un insegnante di 43 aa, sta di nuovo male. M. è una mia nuova
paziente: è venuta in ambulatorio per la prima visita (durata mezz'ora precisa
- per fortuna la sala d'attesa era semivuota-) con un plico impressionante di
referti laboratoristici e specialistici (Vis. cardiologica, neurologica, esami
emato-chimici completi, Holter, ecocardio: tutti nei limiti), perché l'anno
precedente aveva avuto dei problemi di salute, fortunatamente risoltisi.
E infatti dopo 15 giorni mi ritrovavo ad assisterla in aula perché era quasi
svenuta e non riusciva più a riprendersi: la visito, non riscontro niente di
anomalo, la invito ad alzarsi rassicurandola e invitandola a recarsi nei giorni
seguenti in ambulatorio per un controllo.
Non la rivedo più finché non mi giunge la nuova richiesta di visita urgente; al
mio arrivo la pz sta già bene (sono trascorsi non più di 3 minuti); mi racconta
che mentre stava correggendo i compiti dei ragazzi ha cominciato a sentire la
testa sempre più leggera, come "se volasse via", e ha cominciato ad
avere paura di svenire, sentiva il cuore batterle in gola, le mani erano
diventate gelide, era terrorizzata all'idea di perdere coscienza, perché
sentiva che sarebbe morta. Si è scusata con la sua collega e si è subito
sdraiata a terra con i piedi sollevati in attesa del mio arrivo. Il tutto, come
l'altra volta, era durato non più di 20-30 minuti. la tranquillizzo nuovamente
(l'obiettività è negativa così come la glicemia) e le chiedo se ha dei problemi
familiari; stavolta la pz è meno reticente, mi spiega che ha dei problemi con
il marito (non mi specifica ulteriormente), che si sente sola e che ha paura di
star male e si vergogna di quello che potrebbero pensare le colleghe. Mi
confessa che lo scorso anno era stata in cura presso uno psichiatra, ma che poi
aveva sospeso di sua iniziativa la terapia perché si sentiva di nuovo bene.
La diagnosi mi sembra chiara:
.............................................................
3. D.A.,
donna di 43 aa, da diverso tempo lamenta vertigini e senso di testa
"leggera" da lei attribuite ad "artrosi cervicale",
tuttavia negli ultimi tempo riferisce un peggioramento di tale sintomatologia.
Gli attacchi si ripetono molto più frequentemente di una volta e soprattutto
più intensamente creandole anche imbarazzo nei confronti delle persone
circostanti: ad esempio si verificano mentre sta facendo la spesa al
supermercato e sono così intensi da costringerla ad uscire per respirare
meglio. Richiedo esami base, Rx Rachide cervicale e consulenza neurologica (Dr.
Moretti). Gli esami richiesti risultano ovviamente nei limiti di norma, il
neurologo pone diagnosi di ..............................................
4. Q. L., uomo di 51 aa, lo vedo per l'ennesima volta in
ambulatorio; mi sta raccontando che la sera prima aveva avvertito un dolore
toracico associato a palpitazioni e pertanto si era recato al Pronto Soccorso
(pure per la ennesima volta) nella quasi certezza di avere un infarto (ECG
ovviamente normale). Nonostante ciò non è ancora tranquillo e vuole che lo visiti
accuratamente per sentirsi rassicurato, poiché dopo essere tornato dal P.S. ha
accusato delle palpitazioni particolarmente fastidiose. Mi riferisce inoltre di
essere molto agitato (anche se all'apparenza è piuttosto tranquillo e lento
nell'eloquio e nei movimenti, ma forse sono gli psicofarmaci di cui è imbottito
- è naturalmente anche un "cliente" abituale di Villa Maria Luigia e
della Clinica Psichiatrica), di tremare e di sudare freddo. Lo visito, lo
rassicuro, se ne va ......... per ritornare l'indomani perché oltre alle
palpitazioni ora sono comparse delle fastidiose extrasistoli e pertanto
desidera andare dal cardiologo, ....... inoltre un fastidioso meteorismo e
qualche dolore addominale sono comparsi nella notte e forse sarà bene anche
eseguire un'ecotomografia dell'addome .....
Il pz è affetto da .................................
5. F. M, donna di 34 aa, senza
particolari problemi di salute; di solito viene in ambulatorio per la
ripetizione della ricetta della "pillola"; questa volta deve invece confessarmi
un fatto che la angustia parecchio: non riesce a fare la propria firma in
pubblico. Il problema ha radici antiche, fin dall'adolescenza e la costringe a
mettere in atto vari e contorti meccanismi di evitamento (mandare altri,
distrarre l'interlocutore, ecc...). Si tratta di
.........................................
6. S. L., donna di 50 aa, frequentatrice abituale, ma non
assidua (per fortuna, perché logorroica), mi racconta di uno strano fatto
accadutole alcuni anni prima. Abitando sulla piazza del paese, quando vedeva
delle foglie per terra provava l'irrefrenabile istinto di scendere per
raccoglierle e gettarle nel cassonetto dei rifiuti. Ciò si ripeteva diverse
volte nella giornata e la pz, pur comprendendo l'inutilità del suo comportamento
e percependo come estraneo l'impulso a scendere e raccogliere le foglie non
riusciva a controllarlo. Tentava di resistere a quell'impulso che le ordinava
di scendere a sistemare le foglie, ma a costo di una tensione e di un disagio
crescenti che la facevano stare malissimo e la paralizzavano in qualsiasi
attività. L'unico modo per scaricare questa tensione era scendere a raccogliere
le foglie. Fu ricoverata in Clinica Psichiatrica e trattata adeguatamente. Era
affetta da ...................................
La tristezza
7. V.E., 27 aa, ritorna in ambulatorio
dopo più di un anno dall'ultima visita; mi riferisce la ricomparsa di astenia,
più accentuata al mattino, anedonia, mancanza di iniziativa, scarsa stima di
sé, difficoltà nei rapporti con i colleghi di lavoro con i quali non comunica
quasi più. Tali disturbi sono cominciati da oltre 15 giorni e lo hanno indotto
a ritornare da me. Tre anni prima E. aveva accusato la stessa sintomatologia in
occasione di un problema sentimentale ed un trattamento prolungato (oltre 1
anno) con fluoxetina lo aveva condotto ad uno stato di benessere psico-fisico
tale da autosospendere la terapia e non farsi più vedere. Dopo 1 anno e mezzo
di remissione però, il disturbo di cui è affetto si è ripresentato. E.,
infatti, soffre di .....................
8. L.E., 36 aa, ricevo la sua richiesta di visita
urgente mentre sto mangiando: al telefono, con la voce strozzata dal pianto mi scongiura
di raggiungerla al più presto perché non ce la fa più e non risponde delle sue
azioni. Dato che 3 anni prima era stata ricoverato in Clinica Psichiatrica a
causa di un episodio depressivo maggiore con ideazione suicidiaria, mi
precipito a casa sua. In lacrime, mi apre la porta e mi racconta della sua
ultima "fregatura" sentimentale (è stata usata e gettata, parole
testuali, dal suo ultimo boy-friend), della sua voglia di farla finita, la
trattiene solo la responsabilità per la figlia non ancora adolescente, di suo
sentirsi una nullità, della sua solitudine (ha perso i genitori alcuni anni fa
nel giro di breve tempo l'una dall'altro ed i parenti rimasti la
colpevolizzano), del suo bisogno di affetto e di avere una spalla (è una
ragazza madre ed è passata attraverso disavventure sentimentali ed economiche,
quali il fallimento della sua attività commerciale con debiti per decine di
milioni), del suo disagio nello svolgere il nuovo lavoro (ha da poco perso
quello precedente, che le piaceva molto, per uno gratificante economicamente,
ma dagli orari impossibili con conseguente impossibilità di vedere la figlia).
Dopo essere stato travolto da questo turbine cerco di calmarla, le
consiglio e prescrivo un adeguato periodo di riposo, somministro 10 mg di diazepam
i-m e la consiglio di aumentare il dosaggio di fluoxetina (era in tratt. di
mantenimento con Prozac 1 cps/die) suggerendole di contattare lo psichiatra che
già l'aveva seguita durante l'episodio precedente.
La diagnosi è ..............................................................
9. Entra, per la sua visita settimanale
P.G., donna di 51 aa: da tempo non le chiedo più "come va?" perché la
risposta è scontata "Male, sempre peggio [...e il dì futuro del dì
presente più funesto e tetro]". Mi chiede la ripetizione delle solite
ricette (Anafranil, Fluoxeren, Carbolithium, Tavor 2.5, Eutirox - è anche
ipotiroidea-) e stancamente recita la solita litania di giornate iniziate
stancamente e ancor più stancamente terminate, dell'incapacità di svolgere le
attività domestiche, dell'agitazione che la pervade diuturnamente. L'apparenza
tuttavia è ben diversa: sguardo perso nel vuoto, ideazione lenta, movimenti
ancor più lenti, tono di voce lamentoso, che bene esprime la perenne malinconia
che la affligge. Conosce i principali centri psichiatrici della regione, di
nessuno è rimasta soddisfatta, sono più di 2 anni che è in questa situazione e
non si intravede via di sbocco nonostante i vari tentativi terapeutici
esperiti. Si tratta di un ................................
10. Estate
'94, 38° all'ombra, la suora della Casa di Carità mi telefona concitata perché
teme per la salute di padre G. Questi è un ex-missionario, depresso cronico-
non l'ho mai visto sorridere- a causa di traversie con i suoi superiori, che,
per gravi motivi disciplinari, è stato espulso dalla casa madre e relegato in
quel di Gaiano, in quella piccola corte dei miracoli che seguo.
Ebbene, da alcuni giorni padre G. è eccitato, espansivo e si espone al
sole diverse ore al giorno, e che sole!, perché è tutto elettrizzato dall'idea
di recarsi in missione in Madagascar; siccome là il sole "picchia"
sta preparando la sua cute al caldo sole dei Tropici, rischiando
un'insolazione.
Al mio arrivo noto padre G. seduto sul muretto che circonda la Casa, nella
classica posa di chi si sta abbronzando; lo saluto, gli chiedo cosa stia
facendo ed allora esplode in un fiume di parole - lui che si era sempre
espresso a monosillabi- e mi spiega tutto emozionato che sta per partire verso
il Madagascar (a 74 anni suonati!),che si sente benissimo, in forze anche se
dorme pochissimo, che è sicuro di convincere i suoi superiori a lasciarlo
partire, sarebbe la prima volta che va all'estero, che ha già preparato le
valigie, che non ha neppure mangiato per non perdersi neppure un attimo di
sole, che mi scriverà sicuramente e che mi ricorderà nelle sue preghiere.
Tranquillizzo la suora, che nel frattempo mi ha raggiunto, lo prego di seguirmi
un momento, entro nell'ambulatorio, preparo 2 fiale di Serenase e gliele
somministro i-m, e prego la suora di proseguire con 1 fiala al di' per 4-5
giorni e di iniziare a somministrarglielo in gocce a dosi crescenti. Dopo
alcuni giorni il pz ha già procrastinato nel tempo il suo viaggio nel
Madagascar, il suo comportamento si è quasi normalizzato e la terapia si
assesta sulle XX goccex2/die, in attesa del prossimo, immancabile picco
depressivo. Per la prima volta avevo osservato di persona un .....................................................
11. Viene per il solito controllo della
pressione G. T.; gli chiedo del figlio che non vedo da qualche tempo. Il
ragazzo, G.A., che adesso ha 23 anni, alcuni anni prima, mentre frequentava le
scuole superiori (Istituto Magistrale), aveva avuto dei problemi. Infatti aveva
l'abitudine di "toccare" le sue compagne e non riusciva a
controllarsi nonostante fosse stato richiamato più volte. Inoltre mal tollerava
la disciplina, e si inalberava facilmente se i compagni o, soprattutto, gli
insegnanti lo rimproveravano. Richiesta una consulenza psichiatrica venne poi
intrapresa una terapia a base di neurolettici (Serenase gtt) e benzodiazepine
(Tavor 1 mg cpr) con buoni risultati. Il ragazzo è riuscito a terminare gli
studi, però è stato esonerato dal Servizio Militare e non ha ancora
un'occupazione stabile. Il padre mi riferisce che cambia spesso lavoro perché
non va molto d'accordo con i superiori. Il ragazzo è affetto da
...................................................
12. Maria, 44 anni, è una povera donna; la sua vita è un storia
triste. Non è stata dotata da Dio di gran mezzi intellettuali. E', come si dice
in termine medico, ipodotata. Si è sposata, ha avuto 3 figli, si è separata, le
hanno sottratto i figli. Mi riferiscono che non era in grado di farli vivere in
maniera dignitosa; il giudice li ha affidati all'ex-marito e alla cognata con
la possibilità da parte sua di vederli quando voleva. E i parenti glielo hanno
sempre negato!
Vive in un appartamento del Comune, lavora saltuariamente alla Parmalat, la sua
casa è quanto di più disordinato si possa immaginare; è seguita regolarmente
dal C.I.M. che provvede alle sue necessità sanitarie. Solitamente la Maria è
triste, ripetitiva, lo sguardo è quello tipico di chi soffre di malinconia;
vaga per il paese tutto il giorno fermandosi ad alcune stazioni fisse (il mio
ambulatorio, la parrocchia, l'assistente sociale. All'improvviso la scorsa
estate entra nel mio studio sprizzando gioia e vitalità da tutti i pori,
affermando di essersi liberata di "quelli del CIM" e di non volerli
più vedere perché è guarita e pertanto non prenderà più medicine).
Passano alcuni mesi, trascorre il periodo ipomaniacale, l'euforia si trasforma
in disforia ed irritabilità; la Maria comincia a preoccupare i vicini di casa:
di notte comincia ad urlare, a minacciare, accende fuochi in casa, alza al
massimo il volume di radio e TV. Vengo contattato da una amica-vicina di casa,
vittima della Maria (ormai tutte le notti passa 2-3 ore a casa sua) e
dall'assistente sociale del Distretto.
Un mattino finalmente viene da me: me ne accorgo perché sento il frastuono del
suo walkman che in sala d'aspetto sta infastidendo gli altri pazienti in
attesa. Esco subito, la faccio entrare e la convinco a spegnere la radio e la
prego di spiegarmi i motivi di un simile comportamento. Mi riferisce che la
notte prima era stata minacciata dalla suocera, che sentiva delle voci nel suo
cervello e che per non sentirle alzava il volume della radiolina. Preparo una fiala
di Largactil, con un pretesto gliela inoculo e la convinco a farsi ricoverare
(evitando un coatto) in ambiente psichiatrico per
............................................
La diffidenza
13. T.P., è una ragazza di 16 anni,
liceale piuttosto brava a scuola; viene accompagnata dalla madre, generalmente
piuttosto loquace, ma simpatica, la quale mi spiega che la figlia da alcune ore
accusa un forte dolore in fossa iliaca dx. La visito, l'addome presenta una
spiccata resistenza, il McBurney ed il Blumberg sono positivi, e pertanto la
invio al P.S. con la diagnosi di sospetta appendicite acuta. La diagnosi viene
confermata (la conta leucocitaria era elevata, ma non eccessivamente), tuttavia
il chirurgo preferisce "raffreddare" la patologia e rimanda a casa la
pz dopo 3 giorni di osservazione e senza operare la ragazza perché
l'appendicopatia è regredita.
Dopo alcune settimane la ragazza ritorna e la madre mi riferisce che da allora
sua figlia non sta più bene: accusa dolori di stomaco ricorrenti, nausea,
vomito e ha perso peso. L'obiettività è negativa, tuttavia vista l'insistenza
della madre convinta del fatto che la figlia non può non avere niente prescrivo
esami base, gastroscopia, eco addome superiore ed eco pelvica. Tutto risulta
entro i limiti della norma, cerco di tranquillizzare la madre, la quale invece
è convinta che la figlia sia affetta da appendicite cronica. La porta da altri
2 chirurghi i quali negano ogni patologia di loro competenza.
"scavando" meglio nell'anamnesi scopro che il vomito è sempre
post-prandiale e che per evitarlo spesso la ragazza salta il pasto. Il quadro
comincia a chiarirsi ai miei occhi: madre possessiva e assillante, padre
assente per lavoro, conflitto latente con la sorella studentessa
universitaria-modello, spesso additata ad esempio.... Sparo la diagnosi di
.................... e mi brucio in un secondo tutta la fiducia che avevano in
me. Non le rivedo per mesi, finchè ritornano in ambulatorio raccontandomi che
un altro medico, amico di famiglia, aveva confermato la mia ipotesi diagnostica
riabilitandomi almeno in parte. Dire che il "Re è nudo" a volte non è
conveniente.
L'eclissi
14. Ho conosciuto A.L., 77 aa, dopo
alcuni mesi che ho iniziato questo lavoro; mi aveva chiamato perché aveva le
gambe gonfie e approfittando della visita così ci saremmo conosciuti perché
aveva delle cose importanti e riservate da comunicarmi ed era per questo che
non poteva venire in ambulatorio.
Al mio arrivo la pz mi mostra le sue gambe che effettivamente sono edematose (è
portatrice di varici agli inferiori ed inoltre è affetta da una insufficienza
cardiaca ben compensata), ma capisco subito che gli edemi erano un pretesto.
Serissima, con lo sguardo fisso e determinato, mi racconta delle sue sofferenze
che ormai datano da anni: tutte le notti prega per l'umanità, vede delle
minacciose croci di fuoco in cielo, foriere di eterna sventura per l'umanità e
solo le sue preghiere impediscono a presenze oscure e maligne di
materializzarsi. Ha reso partecipi di ciò il parroco ed anche il vescovo, ma
data la loro inerzia è giunta alla conclusione che siano dalla parte del
diavolo! E' rimasta sola a combattere e non ce la fa più! Tutte le notti è
costretta a subire le torture più spietate e sottili, ma quello che le fa più
rabbia è il fatto che nessuno le creda e l'aiuti - e pensare che è solo grazie
ai suoi sforzi che in tutti questi anni il Maligno non ha avuto il sopravvento.
In un attimo di pausa, anche lei deve respirare di tanto in tanto, le chiedo se
oltre al Lanitop e al Moduretic assumeva altri farmaci: mi risponde che ogni
tanto assume delle gocce di Serenase, ma solo quando vuole lei, perché non si
fida dei medici che glielo hanno prescritto.
Quasi infastidita da questa intromissione, con tono cupo riprende a narrarmi
delle sue battaglie, dei complotti orditi ai suoi danni, da cui per fortuna è
sempre uscita indenne, della necessità che la gente apra gli occhi e veda ciò
che solo lei pare vedere - legioni di diavoli che di notte prendono possesso
del paese e sono fermati solo dalle sue invocazioni e preghiere-, è un torrente
in piena, inarrestabile.
Con un pretesto (la solita visita urgente) riesco finalmente ad allontanarmi,
ripromettendomi di contattare la figlia per tentare di rimettere un po’ in
carreggiata A. Verrò poi a sapere che A. ha sempre rifiutato gli psichiatri,
che non assume i farmaci che le avevano consigliato, che , per fortuna non ha
mai rappresentato un pericolo per nessuno.
Ho tuttavia suggerito alla figlia di mettere le gocce di neurolettici
(Serenase) insapori e incolori nel cibo o nell'acqua di A. visto che si tratta
di una ....................................................
SOLUZIONI:
1. e 2.:
Disturbo da attacchi di panico (senza agorafobia); 3.: D.A.P. (con
agorafobia)
4.: Disturbo
d'ansia generalizzata
5.: Fobia
sociale
6.: Disturbo
ossessivo-compulsivo
7.: Disturbo
distimico
8.: Disturbo
depressivo maggiore ricorrente (recidiva di episodio depressivo maggiore)
9.: Disturbo
depressivo maggiore cronico
10.:
Disturbo bipolare I, episodio maniacale
11.:
Disturbo della condotta (disturbi solit. diagnosticati per la prima volta
nell'infanzia, fanciullezza, nell'adolescenza).
12.
Eccitamento maniacale con manifestazioni psicotiche in ipodotata.
13. Anoressia
nervosa
14. Schizofrenia,
tipo paranoide.
DISTURBO DA ATTACCHI DI PANICO
E' caratterizzato dalla comparsa improvvisa, inaspettata e spesso
opprimente di una sensazione di terrore e di apprensione, accompagnata da
sintomi somatici multisistemici quali dispnea, palpitazioni e senso di
svenimento (Attacco di panico).
L'attacco inizia tipicamente all'improvviso e senza preavviso quando il
soggetto è impegnato in attività relazionalmente tranquille e non stressanti
(entrare in un negozio, guidare l'automobile, sedersi al tavolo di
lavoro):compaiono vampate, sensazione di "testa leggera",
sudorazione algida, sentimenti di paura e di morte imminente. Vi può essere
affanno o senso di soffocamento oltre a palpitazioni e dolore toracico. I
sintomi raggiungono l'acme in meno di 10 minuti e regrediscono in 20-30 minuti.
Frequentemente il primo attacco si verifica fuori di casa, in un luogo dove il
soggetto si sente in trappola o preoccupato di attirare l'attenzione.
Di solito il pz o chiama con urgenza il medico curante o si reca nel suo studio
o al Pronto Soccorso, ma nel frattempo la sintomatologia regredisce e subentra
un senso di spossatezza , spesso seguito da addormentamento.
Il DAP ha una prevalenza dell'1-2% della popolazione generale, è una
malattia ricorrente, con molte ricadute. L'età di insorgenza più frequente è
tra i 20 e i 30 anni, con tendenza alla familiarità.
Complicanze: la più caratteristica è lo sviluppo di agorafobia,
cioè la paura irrazionale di trovarsi da soli o in posti pubblici. Il decorso
naturale del DAP, senza terapia efficace, è verso uno stile di vita sempre più
ritirato, segnato dallo sviluppo di strategie di evitamento sempre più
complesse. Frequente è il ricorso alle strutture sanitarie e ai medici (quasi
sempre più di uno) nel timore di avere qualche patologia somatica. Altre complicanze
sono la DEPRESSIONE MAGGIORE (60-90% dei soggetti con DAP) e il TENTATIVO DI
SUICIDIO (20%). Possibile anche lo sviluppo di abuso di alcool o sostanze
stupefacenti o psicofarmaci.
Diagnosi differenziale: Necessario, ovviamente, escludere
una patologia organica: le più comuni disfunzioni da escludere sono quelle
tiroidee (vampate, cardiopalmo), cardiache (tachicardia,
precordialgie) e neurologiche (lipotimie).
CRITERI DIAGNOSTICI PER DISTURBO DI PANICO SENZA AGORAFOBIA (DSM-IV)
A. Entrambi
1) e 2)
1) Attacchi di panico inaspettati ricorrenti
2) almeno uno degli attacchi è stato seguito da 1 mese (o più) di uno (o
più) dei seguenti sintomi:
a) preoccupazione persistente di avere altri attacchi
b) preoccupazione a proposito delle implicazioni dell'attacco o delle
sue conseguenze (per es. perdere il
controllo, avere un attacco cardiaco, "impazzire").
c) significativa alterazione del comportamento correlata agli attacchi.
B. Assenza
di agorafobia.
C. Gli
Attacchi di panico non sono dovuti agli effetti fisiologici diretti di una
sostanza (per es. una droga di abuso, un farmaco) o di una condizione medica
generale (per es. ipertiroidismo).
D. Gli
attacchi di panico non sono meglio giustificati da un altro disturbo mentale,
come Fobia Sociale (per es, si manifestano in seguito all'esposizione a
situazioni sociali temute), Fobia Specifica (per es., in seguito
all'esposizione ad una specifica situazione fobica), Disturbo
Ossessivo-Compulsivo (per es., in seguito all'esposizione allo sporco in
qualcuno con ossessioni di contaminazione), Disturbo Post-traumatico da
Stress (per es., in risposta a stimoli associati con un grave evento
stressante), o Disturbo d'Ansia di Separazione (per es., in risposta
all'essere fuori casa o lontano da congiunti stretti).
Per il disturbo di panico CON AGORAFOBIA i criteri A,C e D sono gli
stessi: al B.: presenza di agorafobia.
Per agorafobia si intende l'ansia relativa all'essere in
luoghi o situazioni dai quali può essere difficile (o imbarazzante)
allontanarsi, o nei quali può non essere disponibile aiuto in caso di Attacco
di Panico o sintomi tipo panico (es. paura di avere un attacco improvviso di
vertigini o diarrea). L'ansia determina tipicamente l'evitamento pervasivo di
una varietà di situazioni (stare fuori casa o in casa da soli, essere tra la
folla, viaggiare in auto, autobus, aereo, fare la spesa, transitare su un
ponte, stare in ascensore): alcuni individui riescono a esporsi alle situaizoni
temute, ma con considerevole paura e spesso vi riescono più facilmente con un accompagnatore.
Eziopatogenesi: Sembra coinvolta un'iperattività dei neuroni noradrenergici,
soprattutto di quelli che proiettano rostralmente dal locus coeruleus verso
l'estremità superiore del tronco encefalico, nella fisiopatologia degli
attacchi di panico.
Terapia: INIBITORI
DEL REUPTAKE DELLA SEROTONINA (Fluoxetina 20-40 mg/die, Sertralina,
Fluvoxamina).
ANTIDEPRESSIVI TRICLICI: (Clomipramina [Anafranil®] 10-25
mg 1-2 volte al di');
INIBITORI DELLE MAO
BENZODIAZEPINE AD ELEVATA POTENZA: (Alprazolam [Xanax®] fino ad un
max. di 4 mg/die)
Settembre
1996
Caso clinico
Quella falsa sicurezza
Viene in ambulatorio il sig. A.M., 71 anni, lamentandosi di un dolore di
notevole intensità localizzato alla radice dell'arto inferiore sx ed irradiato
inferiormente fino al ginocchio. Il dolore è comparso da diversi giorni, è
ingravescente ed è accentuato dalla posizione seduta. Non c'è vera e propria
claudicatio: il dolore può insorgere durante la deambulazione, ma non costringe
il pz a fermarsi, anzi a volte continuando a camminare si attenua.
M. è affetto da ipertensione essenziale da una decina d'anni ed è in
trattamento con Aceplus 1 cp/die con soddisfacenti risultati; fuma 10-15
sigarette al di', ma in passato ne ha fumate anche 30-40. Nel 1993 in seguito
alla comparsa di claudicatio all'arto inferiore sx fu posta diagnosi di
arteriopatia obliterante cronica agli arti inferiori
stadio II (sec. Fontaine) ed eseguito (IV Medica) ciclo di terapia con
Alprostadil con eccellenti risultati sul piano clinico (scomparsa della
claudicatio).Da allora il paziente ha goduto di buona salute fino all'Aprile di
quest'anno quando ha accusato l'insorgenza del dolore alla radice dall'arto
superiore sx.
All'esame obiettivo i polsi femorali sono presenti e normopulsanti sia a dx che
a sx e non si auscultano soffi vascolari; i poplitei ed i tibiali sono
presenti, lievemente ipopulsatili, non si apprezza livello termico. Il reperto
obiettivo dei polsi dopo esercizio fisico non varia. La manovra di Laségue è
positiva a sx.
Viene prescritto un ciclo di terapia con FANS (Diclofenac 75
mg/die)nell'ipotesi di una sciatalgia e richiesta una radiografia del rachide
lombo-sacrale.
Rx rachide L-S: "Discopatie multiple L3-4, L4-5,L5-S1"
Il dolore si accentua e il pz riferisce inoltre, comparsa di parestesie
urenti e ipostenia; vengono richieste:
consulenza ortopedica (Prof. Guardoli) : ripetere ciclo con FANS, controllo TAC.
consulenza neurologica (Dr. Moretti): obiettività neurologica negativa: il pz
riferisce comparsa di fascicolazioni alla coscia sx. Proposto controllo EMG.
TAC spinale:
02-08-96: non protrusioni o ernie; lieve ectasia aorta addominale bassa; segni
di degen. vacuolare del disco L4-5, con modesta salienza circonferenziale
dell'anulus.
EMG arti inferiori 19-08-96: nei limiti.
Nel frattempo la sintomatologia si è ulteriormente accentuata e pertanto
propongo una consulenza angiologica presso la IV Div. Medica ove, in regime di
Day Hospital il pz esegue:
TAC pelvica e coscia sx: modesto idrocele, aneurisma (4x3.5cm) completamente
trombizzato che coinvolge la femorale profonda con estensione longitudinale di
circa 10 cm.
Aortoarteriografia: aneurisma aorta addominale che ingloba entrambe le aa. iliache comuni:
a dx stenosi anulare del tratto terminale dell'a. iliaca comune,
dilatazione aneurismatica a. femorale superficiale al canale di Hunter, che si
estende a comprendere la metà prossimale dell'a. poplitea; a sx occlusione
a. femorale distale e a. poplitea: quest'ultima viene riabitata da collaterali
del tratto terminale.Biforcazione tibiale pervia.
La posizione seduta scatena i dolori per compressione dei circoli
collaterali.
06-09-96: dimesso DH IV Medica: "AOP II stadio, aneurisma aorta
addominale sottorenale e dell'arteria femorale superficiale dx:
spondiloartrosi". Terapia consigliata: Plactidil 1 cpx2/die e Loftyl plus
1 cp/die.
Commento: Il
caso all'inizio sembrava molto semplice: recidiva di arteriopatia obliterante
cronica agli arti inferiori... come in effetti si è rivelato essere. L'esame
obiettivo in questo caso è stato fuorviante.La falsa sicurezza data dalla
pulsatilità dei polsi periferici ha indotto ad eseguire numerosi altri
accertamenti prima di arrivare alla diagnosi. Si conferma inoltre che il
paziente ha sempre ragione!... Anche se poteva sembrare curioso e forse anche
inverosimile il fatto che fosse la posizione seduta a scatenare il dolore , una
spiegazione logica alla fine è emersa.
Aprile
1997
Qualche volta anche le mogli hanno ragione!
Lunedì sera, stanco morto, ambulatorio pieno, ricevo la telefonata della
moglie di G.G., 62 aa, preoccupata perché il marito dalla mattina accusa un
dolore all'emitorace sx. G. non voleva nemmeno che mi chiamasse, ma lei è
piuttosto preoccupata e ha preferito agire di testa sua. La prego di convincere
il marito a recarsi, sia pur recalcitrante, in ambulatorio.
G. ha goduto ottima salute fino al '91, quando veniva richiesto, dalla moglie e
con urgenza, il mio intervento a domicilio perché il marito era bloccato a
letto: si trattava di una lombosciatalgia acuta il cui iter si è poi
concluso con una discectomia lombare per ernia discale L4-L5 sx. Subito dopo
aveva ripreso la sua attività di muratore. Nel '93 la moglie di G.,
recalcitrante anche allora, aveva richiesto una visita domiciliare per la
comparsa di dolore epigastrico-retrosternale costrittivo: l'avevo subito
ricoverato con diagnosi di infarto del miocardio (erano presenti
evidenti onde di lesioni all'ECG). Trattato con Streptochinasi l'infarto era
evoluto bene e in corso di coronarografia evidenziante malattia dei 3 vasi a
carico della coronaria sx (IVA, intermedio, Cx) veniva eseguita, con successo,
angioplastica percutanea con palloncino (PTCA). Successivi controlli, tra cui
una scintigrafia da sforzo con Tallio, hanno confermato la stabilizzazione del
quadro cardiaco (FE e cinetica parietale nella norma). Il pz non ha più
accusato dolore cardiaco ed è tornato alla sua occupazione.
Cinque mesi dopo nuova richiesta di visita domiciliare urgente per dolore
acuto: questa volta si trattava di una colica renale sx risoltasi
successivamente con emissione di un calcolo a composizione mista (ossalato 30%,
acido urico 60%).
Dopo alcuni mesi di benessere comparsa di dolore piuttosto intenso e
prevalentemente notturno alla spalla e all'arto superiore sx interpretato, da
me e dai consulenti neurologo e cardiologo, come algodistrofia riflessa
(o sindrome spalla-mano), che a volte complica il post-infarto.
Risoltasi, in parte spontaneamente ed in parte con l'aiuto di terapie
farmacologiche e fisiche, l'algodistrofia ecco comparire un altro dolore
(Settembre '95). Da alcune settimane, infatti, G, accusa un dolore epigastrico
crampiforme irradiato dietro lo sterno; il cardiologo esclude un'origine
cardiaca e pertanto richiedo una gastroscopia(Gennaio '96), la quale documenta
la presenza di ernia jatale con esofagite da reflusso di I grado.
Nel Luglio '96 G. fa tutto da solo: si reca al P.S. per una violenta colica
addominale, che richiede il ricovero in Reparto chirurgico ove vengono
eseguite ecotomografia dell'addome superiore e colonscopia, dall'esito
negativo. L'origine di questo dolore rimane avvolta nel mistero.
Sono quasi le 20 del 16-12-96 quando G. entra nel mio studio e mi riferisce del
suo nuovo dolore: è insorto acutamente alcune ore prime e non lo ha più
lasciato, è localizzato in regione sottoscapolare sx e si irradia anteriormente
fino all'ipocondrio sx in profondità. Non se ne era preoccupato subito perché
nei giorni precedenti aveva già avuto 2 o 3 episodi analoghi, ma si erano poi
risolti spontaneamente nel giro di mezz'ora e li aveva attribuiti "a colpi
di freddo". Adesso, invece, non passava. Lo osservo e lo vedo sofferente
anche se non sono presenti segni di insufficienza respiratoria acuta. Non è
cianotico, non è ortopnoico, è forse solo lievemente tachipnoico. L'esame
obiettivo cardiorespiratorio ed addominale è assolutamente negativo: la cute
sovrastante è indenne, il dolore non è accentuato dalla digitopressione, dalla
tosse o dai movimenti. Sinceramente non so che pesci pigliare (Zoster iniziale?
Neurite intercostale? Focolaio broncopneumonico incipiente - senza tosse e
febbre-?). Prescrivo un FANS (solito diclofenac 75 mg fl) e richiedo alcuni
accertamenti ematochimici e strumentali (Rx torace, eco adodme superiore).
Stiamo per congedarci, quando G., riluttante, ma sollecitato dalla consorte, mi
riferisce anche di un altro "doloretto", non molto forte, ma
fastidioso, che lo affligge da diversi giorni alla gamba sx. Quasi spazientito
lo faccio di nuovo spogliare ed accomodare sul lettino invitandolo a togliersi
i pantaloni e osservo la sua gamba sx che appare sicuramente tumefatta:
comprimo il polpaccio posteriormente ed evoco un dolore piuttosto vivace. A
questo punto lo invito a rivestirsi e gli preparo la richiesta di ricovero
urgente per sospetta ..........
.... tromboembolia polmonare da TVP arto inferiore sinistro. Il pz è
stato trattato con eparina e-v e successivamente dimesso con terapia
anticoagulante orale da proseguire per alcuni mesi.
Commento:
- conoscere il paziente: in questo caso, a differenza delle
endocrinopatie, conoscere il paziente è stato molto utile: G. sottovaluta i
propri sintomi e inoltre è un paziente a rischio di vasculopatia.
- ascoltare il paziente: l'anamnesi come al solito è fondamentale ed i
pazienti vanno sempre ascoltati fino in fondo senza farsi troppo prendere
dall'ansia di chiudere il caso e andare a casa perché è tardi, si è stanchi,
ecc...
- visitare il paziente: e soprattutto visitarlo tutto! La prima volta
gli arti inferiori non li avevo osservati, anche perché i pazienti di solito si
limitano a slacciare i pantaloni.
- La Provvidenza esiste! (per me e per il paziente). Se avessi dato solo
un consiglio telefonico alla moglie, se non lo avessi voluto visitare, se non
lo avessi ascoltato fino in fondo, se non lo avessi rivisitato....
IL PUNTO SULL'ORTICARIA
Caso clinico n° 1: La routine
Dicembre '95: in piena epidemia influenzale mi chiama la madre di P.E.,
19 aa, richiedendomi una vista domiciliare per la figlia, a letto, insieme a
mezzo paese, con la febbre a 40°C. Quando la visito mi rendo conto che non è proprio
la solita influenza perché la ragazza in realtà è affetta da una tonsillite
acuta (tonsille enormi cosparse di placche). Prescrivo quindi dell'amoxicillina
1 gx2/die e corro via.
Dopo alcuni giorni me la vedo in ambulatorio, apirettica e decisamente migliorata
come condizioni generali, cosparsa di pomfi. Poche zone di cute sono indenni e
si gratta come un ossessa. Mi riferisce che le lesioni cutanee vanno e vengono
rapidamente e che sono comparse dopo 2-3 giorni dall'assunzione
dell'antibiotico. Riguardo la sua cartella e scopro che in passato le avevo
prescritto della penicillina (piperacillina) una sola volta (e probabilmente in
quella occasione si è sensibilizzata medito tra me e me). La diagnosi è facile
facile: orticaria acuta da farmaci, così come la terapia (steroidi e
antiistaminici) con risoluzione del caso.
Caso clinico n°2: Il mistero svelato
C.A., 57 aa, da 2-3 anni non lo vedo più. Quando ho cominciato, 10 anni
la mia attività come medico di famiglia era un aficionado: era perfino venuto a
casa mia una domenica mattina a farmi vedere i pomfi che gli erano comparsi
durante la notte e che sicuramente l'indomani sarebberero spariti. Voleva
dimostrarmi che non era uno psicopatico, come qualche dermatologo aveva
insinuato parlando di prurito psicogeno, ma che effettivamente
"qualcosa" compariva fugacemente sulla sua pelle. Questo qualcosa
erano dei comunissimi pomfi: era la classica orticaria cronica intermittente
di ndd.
Naturalmente si era sottoposto, anche prima di essere mio paziente, a numerosissimi
esami ematochimici e strumentali da cui era emerso solo un modesto, ma stabile,
rialzo delle transaminasi; il gastroenterologo parlava di probabile epatite
cronica non A non B. Il prurito e l'orticaria venivano controllati dalla
somministrazione a giorni alterni di idrossizina (Atarax) 10 mg e il paziente
aveva trovato un discreto equilibrio. Finalmente alcuni anni dopo con la
disponibilità del test anti HCV scopriamo l'arcano: era in effetti affetto da epatite
cronica HCV-correlata. Così come era venuta l'orticaria se ne è andata,
parallelamente ad un graduale miglioramento degli indici di citolisi.
Caso clinico n°3: Il rompicapo
B.A., è una donna di 66 aa, che mi interpella in quanto dermatologo: da
2-3 anni, mi riferisce, soffre di una fastidiosa orticaria, di cui non riesce a
venire a capo. Mi mostra gli esami eseguiti e noto che non emerge nulla di
particolare, tuttavia mancando il parassitologico ed il colturale delle feci
scrivo al curante di integrare le indagini anche con quello. Quando ritorna c'è
la sorpresa: l'esame ha dato esito più che positivo: viene infatti segnalato lo
sviluppo di Giardia Lamblia, Entoameba Coli e Blastocistis hominis. Il caso
sembra chiaro: orticaria da parassitosi intestinale! Soddisfatto del risultato
consiglio terapia specifica e successivo controllo delle feci. La pz esegue
tutto quanto e ritorna da me con l'esito dell'esame feci (ripetutamente
negativo) e nel frattempo mi informa che essendo il suo medico andato in
pensione mi ha scelto come medico di famiglia. Le chiedo come sta e mi
risponde: "Come prima!".
Ormai sono 4 anni che B.A., è mia paziente, le ho fatto fare tutti gli esami
immaginabili (anche una OPG), ma lei continua a stare come al solito e a
dominare a stento la sua orticaria con l'assunzione continua di oxotamide (è il
prodotto che sembra funzionare di più). Ogni volta che la vedo mi chiedo se
scopriremo mai la causa della sua, per ora, orticaria cronica idiopatica.
Caso clinico n°4: Dagli al tonno! (Ottobre 2.000)
Venerdi' scorso inauguro l'ambulatorio del pomeriggio
con V., una mia pz di circa 40 aa, moglie di un mio amico d'infanzia. La sera
prima aveva mangiato un pizza con il tonno e poco dopo aveva cominciato a
manifestare arrossamento al viso e al tronco, prurito, vago senso di
soffocamento, epigastralgia. Dopo aver assunto un antistaminico (Zirtec) che
aveva in casa e vedendo che l'eruzione non diminuiva, anzi peggiorava col
passare delle ore decideva di consultarmi. Basta vederla in viso per far
diagnosi di orticaria acuta. Il viso e' un unico enorme pomfo e anche la parte
superiore del tronco e' coperta da lesioni orticarioidi diffuse, quasi un
angioedema.
Non ha assunto farmaci e non e' mai stata allergica ne' alla pizza ne' al
tonno. Le pratico un'iniezione i-m di Solu-medrol 125 e dopo mezz'ora vedendo
che stava meglio la tranquillizzo e la rimando a casa con la prescrizione di
un'altra fiala di cortisonico per
l'indomani oltre all'antiistaminico che gia' stava assumendo. La rivedo
poi lunedì perfettamente ristabilita.
Tutto qui?
Naturalmente no …
Si trattava di un caso di avvelenamento da
sgombroidi. In questi pesci(sgombro, tonno e anche delfini che ovviamente sono
mammiferi) i batteri della decomposizione (quindi pesce non congelato
correttamente appena pescato o rimasto troppo a lungo nell'ambiente dopo aver
aperto le scatole) producono una tossina, l'istidina, ad azione istamino-simile
che determina l'insorgenza (entro 1 ora) di lesioni orticariodi diffuse,
soprattutto al viso, epigastralgia, a volte vomito e senso di soffocamento.
La sintomatologia regredisce spontaneamente nel giro di 24 ore o poco più.
Ovviamente la pz aveva messo in relazione la sua orticaria con la pizza al
tonno e mi aveva chiesto un parere. L'esperienza mi ha insegnato 1. a non
essere mai categorico, 2. che il pz spesso ci azzecca e pertanto mi ero
limitato ad un diplomatico "non penso". Poi mi ha telefonato
l'ufficiale sanitario, nostro comune amico con cui aveva parlato richiendomi
una notifica del fatto perche' aveva mandato la vigilanza sanitaria nel
ristorante in questione e spiegandomi la possibilita' di questa intossicazione
alimentare, che non e' la classica tossinfezione a cui si pensa.
COMMENTO:
Ho voluto esaminare la mia casistica (6 anni) inerente l'orticaria e
l'ho fatto da due punti di vista, come MMG (34 casi)e come dermatologo (15
casi). Ho voluto scindere le due casistiche, perché mi sono reso conto
che vi erano delle differenze notevoli, soprattutto per quanto riguarda la
distribuzione tra i due sessi (quasi equivalente in MG, rapporto M/F = 15/20,
quasi esclusivamente femminile in ambito specialistico 1/14) e il tipo clinico
di orticaria: in MG prevalgono nettamente le forme acute (30/34), in
dermatologia le forme croniche (8/15), come è anche giusto che sia poichè di
solito le forme acute vengono trattate e risolte dal MMG e solo quando
l'orticaria cronicizza si può sentire l'esigenza di consultare anche uno
specialista.
I risultati sono riassunti nei grafici sottostanti:
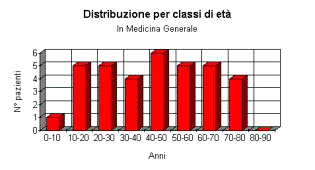
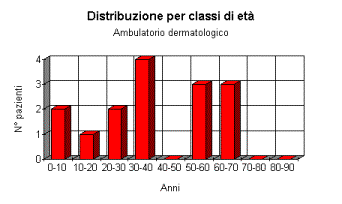
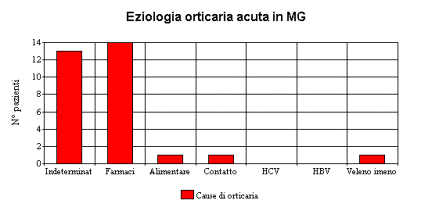
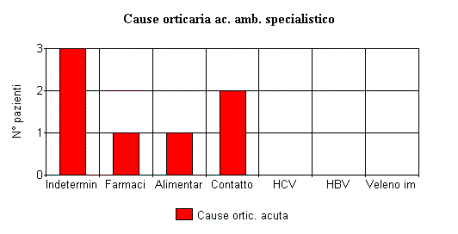
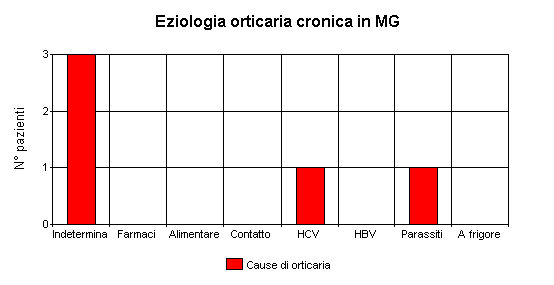
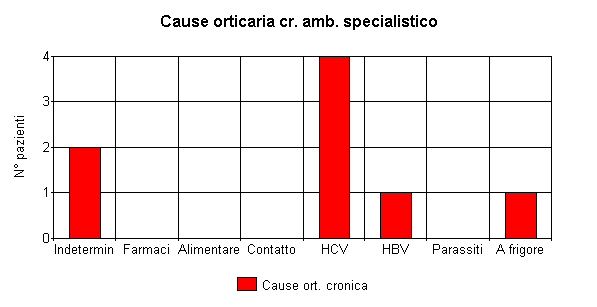
Da sottolineare, a mio avviso, come spesso la causa dell'orticaria, sia
acuta che cronica rimanga indeterminata (anche se spesso ad un'ulteriore
analisi fattori alimentari possono essere sospettati) e questo è in
accordo con la trattatistica e la letteratura internazionale. Notevole è infine
il ruolo dell'HCV nella genesi dell'orticaria cronica.
ORTICARIA
E' una reazione infiammatoria acuta, improvvisa, secondaria alla
liberazione di mediatori chimici (il principale è l'istamina.
La lesione cutanea elementare è il pomfo: edema circoscritto a comparsa
rapida e fugace, che interessa prevalentemente il derma. Il colore può
variare dal roseo al rosso intenso spesso con area centrale pallida (l'edema
comprime i vasi), la forma è variabile (rotondeggiante, ovalare, irregolare per
propaggini laterali) e può assumere aspetti figurati in caso di reazioni molto
estese. Di solito gli elementi sono multipli, tipica è la scomparsa nel giro di
alcuni minuti o poche ore. E' intensamente pruriginoso.
L'attivazione dei basofili e delle mast-zellen è il processo alla base
dell'orticaria: sotto l'azione di vari stimoli si ha la degranulazione
cellulare e la liberazione di mediatori preformati presenti nei granuli, come
l'istamina e la sintesi di mediatori come prostaglandine,
leucotrieni C,D,E e il fattore di attivazione piastrinica (PAF). Numerosi
stimoli possono indurre la degranulazione dei mastociti, il più importante è
costituito dall'interazione tra antigeni specifici e le IgE di membrana dei
mastociti; anche il Complemento ( per la via classica da
immunocomplessi o per la via alterna direttamente da superfici cellulari di
vario tipo) è in grado di attivare i mastociti oltre a bradichinina, sostanza P
e prodotti cellulari incompleti derivanti dalle cellule circolanti mononucleate
e neutrofili.
L'orticaria può essere classificata su base fisiopatologica, clinica o
eziopatogenetica.
Non esiste una classificazione esaustiva che comprenda tutti i tipi
possibili di orticaria: sono possibili embricazioni tra i vari tipi ed in alcuni casi la
patogenesi non è ancora chiarita.
Classificazione fisiopatologica
1. Da
meccanismo immunitario:
- Interazione Ag specifico-IgE di membrana:
Atopia, ipersensibilità, cause fisiche (orticaria
factitia), contatto (veleno di imenotteri, pelo di
animali, peli di bruchi, ricci di
mare, farmaci, come polimixina, cobalto, balsamo del Perù).
- Attivazione del Complemento:
Vasculite leucocitoclasica, in
corso di malattie infettive, paraneoplastica.
2. Da
meccanismo non immunitario:
- Agenti che inducono direttamente la degranulazione mastocitaria:
mezzi di contrasto iodato,
codeina, oppiacei, tetracicline, alimenti (albume, crostacei,ecc...),
cause fisiche (freddo), farmaci (pseudoallergia:
comparsa di reazioni anafilattoidi dopo assunzione
di farmaci, come ASA o mdc, senza
riscontro di anticorpi specifici: patogenesi non chiara).
- Agenti che determinano attivazione non immunologica del Complemento:
Endotossine, insulina
- Deficit di inibitori fisiologici dei mediatori
Deficit ereditario (Angioedema ereditario, spesso
stimoli pressori come scatenanti) o acquisito di
(mieloma multiplo, linfomi, leucemie
in cui sono presenti autoAb specifici di C1-inibitore).
- Inoculazione di sostanze istamino-simili (ortica) o
istamino-liberatrici (veleno di imenotteri, riccio
marino, processionaria).
Classificazione clinica
Orticaria acuta: dura meno di 6 settimane.
Orticaria cronica intermittente: dura più di 6 settimane, ma con periodi
liberi da malattia.
Orticaria cronica: dura più di 6 settimane, con manifestazioni cliniche
continue.
L'orticaria cronica raggruppa:
1. Orticarie fisiche
2. Orticarie nel contesto di malattie sistemiche
3. Orticaria pigmentosa e mastocitosi sistemica
4. Orticarie croniche idiopatiche
In circa il 50% dei casi non può essere identificata una causa specifica
e si parla pertanto di orticaria cronica idiopatica.
Classificazione eziopatogenetica
ORTICARIA DA CAUSE FISICHE:
- Dermografismo:: 2-5% della popolazione ha un dermografismo rosso (dopo sfregamento
della cute com pare una stria biancastra seguita da edema e stria rossa: in
alcuni di questi soggetti reazione è così intensa da essere sintomatica
(dermografismo orticato). Meccanismo IgE-mediato. Esiste anche il
dermografismo bianco, in cui manca la reazione iperemica (tipo degli
atopici, psoriasici, seborroici).
- Orticaria factitia:provocata dallo sfregamento di asciugamani o
indumenti in soggetti predisposti (= dermografismo orticato).
- Freddo
·
Idiopatica
·
Familiare
·
d'accompagnamento
(EPN, crioglobulinemia)
- Acquagenica:dopo 2-30' di contatto con acqua (prob. la
solubilizzazione dello strato corneo favorisce la diffusione nel sottocutaneo
di sostanze che inducono in rilascio di istamina.
- Colinergica:piccoli pomfi con largo alone eritematoso (da
sudorazione, esercizio fisico, bagno caldo, stress: presenza di sostanze
provocanti l'orticaria nel sudore eccrino (IgE, prostaglandine,
kallicreina). E' presente aumentata sensibilità all'acetilcolina.
- Da caldo localizzato
- Da pressione:
stazione eretta prolungata, posizione seduta prolungata, indumenti attillati.
- Angioedema vibratorio
ANGIOEDEMA: Trasudato sottocutaneo (palpebre, labbro sup., glottide,
genitali, lingua). Tumefa-
zione dura alla palpazione di colorito normale. Può associarsi a
orticaria classica.
- Ereditario: deficit di C1q inibitore.
- Acquisito: Linfomi, LES.
ORTICARIA PIGMENTOSA: Mastocitosi.
ORTICARIA ALLERGICA: E' la più frequente ed è causata da un numero enorme
di antigeni. Più frequente tra i 20 e i 40 anni e nelle donne.
·
Farmaci: quasi tutti i farmaci possono
indurre orticaria (spec. antibiotici, ipnotici, FANS, barbiturici, ecc...).
·
Estratti
allergenici: usati
per la terapia desensibilizzante.
·
Emoderivati
·
Ormoni:
Insulina, ACTH,
androgeni ed estroprogestinici.
·
Alimenti:
Proteine animali
(pesce, crostacei, ostriche, carne, formaggi fermentati), frutta (fragole,
agrmi, noci), verdura (pomodori), stimolanti (coca-cola, acqua tonica),
additivi alimentari (sodio benzoato, acido sorbico, tartraziona, acido
benzoico, acido salicilico), vitamine (B1 e B2).
·
Antigeni
associati a infezione o infestazione:elmintiasi, infezioni batteriche (foci), virali (HCV, HBV),
micotiche (candidiasi)
·
Autoanticorpi:
Linfomi, LMC,
Policitemia, Gammopatie monoclonali, crioglobulinemia, tumori maligni, LES,
malattie tiroidee. In tutti questi casi è solitamente in ballo un meccanismo da
immunocomplessi, tipo III.
·
Inalanti:
pollini (raramente
causa di orticaria), profumi, polvere.
·
Insetti: veleno di imenotteri (reazione
tipo I)
·
Sieri
e vaccini
ORTICARIA PSEUDOALLERGICA: Reazione anafilattoide con quadro clinico
simile ad una reazione allergica di tipo immediato,
ma senza il
riscontro di anticorpi specifici.
·
Farmaci: ASA, FANS (ca. 1/1000 della
popolazione), antibiotici, mezzi di contrasto, simpaticomimetici,
antiipertensivi, vitamine del gruppo B, sali di Ferro, plasma expanders,
anestetici, oppiacei, anticolinergici.
·
Additivi
alimentari
ORTICARIA DA CONTATTO: Contatto della cute con sostanze esogene
orticariogene: limitata all'area di contatto.
·
EFFETTO
TOSSICO DIRETTO
- Ortica
- Crisalidi (processionaria)
- Animali marini (riccio di mare,
anemone di mare)
- Punture o morsicate di insetti: api,
vespe, pulci, mosche. zanzare, ragni, acari, formiche.
·
RILASCIO
DI ISTAMINA ( indotto dall'assorbimento di fattori determinanti il rilascio di
I. dai mastociti)
- Bacitracina
- polimixina
- Cobalto
- Balsamo del Perù
·
ALLERGIA
DA CONTATTO DI TIPO IMMEDIATO: necessaria una precedente sensibilizzazione
- Allergeni animali: veleno
d'api, peli animali
- Allergeni vegetali: pollini,
balsamo del Perù.
- Alimenti: buccia di agrumi,
patate, asparagi, cipolle, pesci.
ESAMI DA RICHIEDERE IN CASO DI
ORTICARIA CRONICA
·
Emocromo
+ formula (eosinofilia, policitemia, leucocitosi)
·
C3,
C4, CH50, C1inh (angioedema ereditario, consumo di Complemento)
·
Immunoglobuline
(dim. IgA, comune nell'atopia)
·
Protidemia
tot. e foresi (gammopatie)
·
RIST
(atopia) e RAST (allergia da alimenti, velenti di imenotteri, inalanti)
·
Prick
test (allergia a farmaci e ad alimenti)
·
es.
funzionalità epatica (gamma-GT, ALT.AST) (epatopatie)
· Ab anti EBV (mononucleosi
·
Ab anti Helicobacter pylori
·
FT3,
FT4, TSH, Ab antitiroidei (tireopatie)
·
Esame
completo delle urine (microematuria) + urocoltura
·
HCVAb
(epatite cronica C)
·
HBsAg
(epatite cronica B)
·
Es.
parassitologico e colturali delle feci (elmintiasi, candidiasi)
·
VES
·
ANA,
ENA, antiDNA (connettiviti)
·
Immunocomplessi
·
crioglobulinemia
·
OPG
(foci dentari)
·
Rx
cranio (foci sinusali)
·
Rx torace (linfomi)
·
Vis.
urologica, spermiocoltura (foci prostatici)
·
tampone
faringeo (foci tonsillari)
·
tampone
vaginale (candidiasi)
·
Ecotomo
addome superiore (foci biliari)
·
Sondaggio duodenale (Giardia
Lamblia)
A questo test va associata la ricerca nel siero altri autoanticorpi organo-
e non organo-specifici che spesso sono concomitanti (in particolare anticorpi
antitiroide).
Dal punto di vista terapeutico, in primo luogo, quando possibile, bisogna
eliminare la causa, e consigliare l'osservanza di alcune misure preventive
generiche, al fine di evitare quegli stimoli aspecifici in grado di esacerbare
la malattia (dieta priva di alimenti istamino liberatori, farmaci etc).
La terapia farmacologia si basa su farmaci di prima e di seconda scelta.
Nel primo gruppo il ruolo principale è svolto dagli antistaminici anti
H1 non sedativi, antistaminici anti H1 sedativi e
dagli antistaminici anti H2, in varia combinazione tra loro.
In caso di scarsa o mancata efficacia dei suddetti farmaci, trovano indicazione,
come farmaci di seconda scelta, i cortisonici, che andranno utilizzati a dose
piena, per via orale, preferibilmente per brevi periodi.
Terapie alternative riservate a casi particolari (orticarie su base autoimmune,
o resistenti alle
terapie convenzionali) prevedono l'uso di immunosoppressivi quali la ciclosporina,
gli anti
TNF a ( nell'orticaria da freddo), il tracrolimus e la ciclofosfamide.
Dieta per orticaria: da assumere per 1 settimana (wash-out); poi introdurre un alimento per
volta ogni 2-3 giorni.
RISO, OLIO DI OLIVA EXTRA-VERGINE, CARNE DI TACCHINO, LATTUGA, PERE
PELATE, SALE, ZUCCHERO, ACQUA, THE, MELE, PATATE, ZUCCHINI.
Novembre
1997
1. Bisogna pensare sempre a tutto!
D.A., 85 aa, da 10 anni è mio paziente, ma non l'ho mai visto; rifugge
dai medici, lavora tutto il giorno e quando prende l'influenza aspetta che
passi da sola. Ormai ho imparato a diffidare di tali pazienti: non chiamano
mai, ma quando chiamano, di solito i familiari, spesso ci scappa il morto!
Una sera viene in ambulatorio la figlia per problemi suoi e, en passant, mi
riferisce che suo padre non sembra il solito: è svogliato, inappetente, a volte
pare confuso, lamenta dolori artromialgici diffusi (cosa per lui inconsueta)
associati a momenti di tremore. Le dico, con sua sorpresa, che sarei passato a
vederlo una volta terminato l'ambulatorio. Al mio arrivo il pz stava mangiando
e appariva anche abbastanza scocciato dell'intrusione, ma una volta rotto il
ghiaccio sembra collaborante; lo visito, gli chiedo come si sente e mi risponde
"come al solito!", al che interviene la figlia dicendo "oggi
però tremava tutto!". Chiedo un termometro e gli misuro la temperatura:
39.5°C. L'esame obiettivo è praticamente negativo a parte un modesto soffio
ejettivo sistolico diffuso e un m.v. ridotto diffusamente. Basandomi su
pregresse esperienze (anziani con infezioni urinarie paucisintomatiche e febbre
intermittente con brivido scuotente) gli prescrivo un antibiotico iniettivo
(cefuroxima 1 gx2/die) da proseguire per 6 giorni e gli richiedo con urgenza
alcuni accertamenti ematochimici.
Passo a rivederlo dopo 3 giorni e la situazione sembra migliorare, ma
continuo a chiedermi da dove potesse provenire quella febbre. La settimana
seguente la figlia viene in ambulatorio con la risposta degli esami
(Leucocitosi neutrofila, 10.600 GB con 78% di neutrofili, microematuria,
urocoltura negativa, VES 37 IK) e ad espormi il punto della situazione: il papà
sembra migliorato, ma di notte è caduto 2 volte e sembrava, in quelle
circostanze, piuttosto confuso, salvo poi riprendersi prontamente. Ritorno a
visitarlo e propongo un ricovero per accertamenti (TIA ricorrenti? Ascesso
cerebrale? Ma con rigor nucalis assente e senza segni di lato), che il pz,
apparentemente in buone condizioni fisiche e psichiche, rifiuta decisamente,
così come i familiari. Due giorni mi viene riferito un altro episodio
lipotimico e la ricomparsa della febbre (37.8°C): ritorno a casa sua e stavolta
impongo il ricovero.
Dopo una settimana vedo la foto del mio assistito nella penultima pagina della
Gazzetta, mi informo del Reparto presso cui era stato ricoverato (i familiari
non me lo avevano comunicato) e telefono al collega, il quale mi riferisce che
...
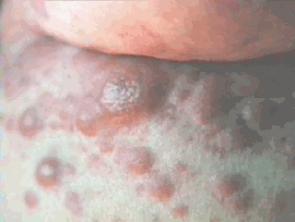 Per gentile concessione del Dr.
Giuseppe Ercolini
Per gentile concessione del Dr.
Giuseppe Ercolini
Sig. B.L., 71 aa, affetta da leucemia mieloide cronica attualmente in
remissione; giunge all'osservazione perché da 2-3 mesi presenta eruzione maculo-papulo-nodulare
pruriginosa localizzata prevalentemente al tronco (v. foto). Viene eseguita
biopsia cutanea che evidenzia ....
Caso n°1:
...Il sig. A. è deceduto per una endocardite settica: l'emocoltura aveva
documentato la presenza di Stafilococco Aureus coagulasi +, la TAC cerebrale la
presenza di 3 aree ipodense (prob. emboli settici), non era stato possibile
eseguire l'ecocardio per le gravi condizioni del pz che erano rapidamente
peggiorate dopo 2-3 giorni dal ricovero, ma era stato possibile auscultare
soffio rude olosistolico di intensità e morfologia variabile a livello dei
focolai della base e che era comparsa un'ischemia acuta a carico di un arto
inferiore 2 giorni prima della morte.
Commento:
E' lapalissiano, ma per diagnosticare una malattia bisogna pensarci; il
passaggio dalla conoscenza teorica all'applicazione sul campo non sempre è
facilmente realizzabile. Se qualcuno ci chiedesse quali sono i sintomi di
un'endocardite acuta batterica sicuramente ci verrebbero in mente la febbre di
tipo settico, il decadimento generale, episodi di tipo embolico (cerebrale e
periferico), ma quando si è davanti un paziente poco collaborante, che non
conosciamo con una febbre di dubbia origine e turbe comportamentali che ci
vengono riferite ma che non constatiamo direttamente si tende a pensare ad una
causa già vista altre volte (es. sepsi urinaria in un anziano verosimilmente
prostatico) piuttosto che avventurarsi in voli pindarici. Questo è il pregio,
ma anche il limite della medicina generale. Abituati ad affrontare torme di
pazienti con patologie banali e ripetitive (faringiti, bronchiti, cistiti,
artralgie di varia natura, gastroenteriti, ecc...) si tende istintivamente ad
accantonare l'idea che quel paziente in quel momento possa avere una patologia rara.
Ciò è sicuramente funzionale all'attività di medico pratico, basata su grandi
numeri, patologie banali, pazienti ansiosi e poco tempo a disposizione: se
dedicassimo mezz'ora ad ogni caso clinico il massimale si fermerebbe a 200
pazienti.
Tuttavia così facendo ci si espone all'errore quando capita la malattia rara e
inconsueta, anche se conosciuta nosograficamente.
Come ovviare a questo inconveniente? La risposta non è facile: purtroppo (o per
fortuna) il nostro cervello non funziona come un computer. Anche se possediamo
tutti i dati che potrebbero darci la risposta non è semplice, come invece lo è
con un database ben organizzato, estrapolare tutte le cause possibili di un
segno o di un sintomo. Fondamentale resta l'"occhio clinico", cioè
quel sesto senso che si apprende strada facendo, che ci indica quando qualcosa
non va come dovrebbe e ci suggerisce di eseguire nuove indagini o di prendersi
un po' di prezioso tempo per studiare bene il caso o di ricoverare il paziente
(anche a scanso di responsabilità penali e brutte figure!).
A latere, volevo sottolineare il fatto che effettivamente i pazienti che non si
vedono mai sono i più insidiosi e che spesso, secondo me, è per esorcizzare la
paura della malattia o della morte che questi pazienti non ci vogliono vedere.
Lo dimostra il fatto che dopo un primo momento di gelo, solitamente si
confidano con piacere una volta che si è compiuto lo sforzo di andare loro
incontro.
Caso n°2:
... localizzazione cutanea di LMC (leucemide): tessuto diffusamente
infiltrato da blasti. La pz è deceduta pochi mesi dopo.
Commento:
La cute può essere coinvolta in corso di linfomi (a parte i linfomi a
cellule T con coinvolgimento cutaneo primario e principale, come micosi
fungoide e s. di Sézary) e di leucemie, sia linfocitiche che mieloidi. Anche il
mieloma multiplo può interessare la cute (piccoli noduli rossastri).
La cute inoltre può essere sede di metastasi (sotto forma, solitamente, di
noduli eritematosi a rapida crescita) di tumori solidi viscerali, quali, in
ordine di frequenza, carcinoma della mammella, polmone, stomaco, colon, rene,
ovaio, tiroide, orofaringe. Frequenti le metastasi cutanee anche da melanoma
maligno. In tutti i casi rappresentano, solitamente, un cattivo segno
prognostico.
Bibliografia: Fitzpatrick Dermatology in General Medicine 3^ Edizione
McGraw-Hill.
Febbraio
1998
Caso clinico N° 1 (Un attempato cavaliere)
1992
Conosco ormai U. da 5 anni e lo considero una persona in gamba. All'età
di 75 anni conduce una vita molto dinamica e attiva (caccia, cavallo, attività
fisica intensa) e dall'umore sempre allegro. Alla sua età è ancora un pezzo
d'uomo ed i suoi problemi medici si riducono ad una ipertrofia prostatica, che tiene
sotto controllo con degli estratti vegetali a suo dire molto efficaci
(Ipertrofan) e ad una gotta che dopo due attacchi acuti è diventata silente con
la terapia di mantenimento con allopurinolo. Assume inoltre, da tempo immemore,
Natrilix 1 cnf quando vuole lui per una ipertensione arteriosa
"border-line". Questa mattina (17 Aprile) viene in ambulatorio per
una brutta abrasione al ginocchio dx che si è procurata cadendo da cavallo:
gliela medico, diciamo due battute e lo saluto con la scontata raccomandazione
di stare più attento.
1993
07 Dicembre: U. viene in ambulatorio per la comparsa di una
tromboflebite superficiale all'arto inferiore sx: gli prescrivo il solito
eparinoide topico e Daflon 500 mgx3/die.
10 Dicembre: la tromboflebite è notevolmente peggiorata, pertanto
ricorro alla Calciparina 0,5x2 per 3 giorni, poi a scalare progressivamente.
20 Dicembre: la tromboflebite è praticamente regredita e quindi sospende
la terapia.
1995
08 Maggio: ritorna per una iniziale recidiva della tromboflebite; "en
passant" mi riferisce che da alcuni giorni è comparsa una saltuaria
cefalea gravativa localizzata al vertice oltre ad una sensazione soggettiva di
lateropulsione a dx. L'esame neurologico è tuttavia negativo così come le prove
vestibolari (Romberg e prova della marcia "en surplace"), tuttavia
per maggior tranquillità gli propongo un ricovero per accertamenti. U. rifiuta
decisamente asserendo che sono disturbi di poco conto che passeranno
sicuramente in pochi giorni. Riesco comunque a richiedere una TAC cerebrale.
31 Maggio: ricevo una telefonata da parte della moglie di U., la quale
mi prega di recarmi subito a casa sua perché U. sta male: non si regge in
piedi, è confuso e disorientato. Vado subito e ne dispongo ovviamente il
ricovero urgente.
Caso Clinico N° 2 (La giovinezza rapita)
Non dimenticherò mai A.. Aveva 15 anni quando morì. Era una paziente di
mia moglie, ma siccome abitava sulla strada per Collecchio spesso la vedevo
anch'io. Una sera nebbiosa di Febbraio la nonna spaventata mi chiama perché A.
non riesce più a camminare. Mi reco da lei un po' prevenuto; infatti A. è una
ragazzina molto sveglia e intelligente, ma un po' strana, quasi eccentrica. La sua
salute è sempre stata ottima, a parte un brutto morbillo all'età di 7 anni, ma
i suoi guai sono iniziati 3-4 anni prima poco dopo la separazione dei suoi
genitori. Da allora vive con i nonni materni, che la adorano, e con la madre
che si arrabatta come tutte le donne separate che devono lavorare e badare ai
figli. A. non ha superato bene il trauma della dissoluzione della sua famiglia
e la madre si è dovuta rivolgere al Servizio di Neuropsichiatria infantile che
da allora segue A per le sue turbe comportamentali: la bambina infatti è un po'
stravagante, più' matura della sua età, ma a volte tremendamente infantile,
chiusa nelle sue fobie, non si trova bene con i suoi coetanei, non le piace
fare sport, a volte ha sbalzi d'umore notevoli. Ciononostante il suo rendimento
scolastico è sempre stato ottimo fino a qualche settimana fa. Infatti da
qualche tempo A. riferisce una febbricola pervicace: gli accertamenti eseguiti
sono negativi, ma lei è sempre più' stanca, non vuole andare a scuola, se ne
sta per delle ore a letto. Ovviamente il tutto è stato interpretato come un
peggioramento della sua sindrome ansioso-depressiva, abbastanza normale del
resto nel periodo della pubertà. Quando arrivo A. è distesa a letto e afferma
di non riuscire più a camminare; un po' perplesso la visito e non rilevo niente
di sospetto. La invito allora ad alzarsi e a muovere qualche passo, cosa che la
ragazza compie senza apparente difficoltà aumentando ancora di più i miei dubbi
sul suo reale stato di salute. Ora anche lei appare più' rassicurata e ci
salutiamo con l'accordo di richiamare subito se le ricapitasse la cosa.
Questo succede dopo un paio di giorni e mia moglie (con cui avevo discusso a
lungo del caso) rileva in effetti qualcosa di strano nell'andatura di A. e nel
suo modo di risponderle e ne dispone il ricovero per accertamenti. A primavera
A. non era più tra noi... che la terra le sia lieve!
Caso Clinico N° 3 (TIA ricorrenti)
Pomeriggio afoso di Luglio: entra con il suo passo strascicato il sig. S.G.,
71 aa. La sua andatura
un po' steppante è il residuo di un vecchio ictus avvenuto alcuni anni prima
quando ancora non ero il suo medico. G. è un uomo ancora attivo, cura l'orto, il
pollaio e alleva conigli: la brutta emiplegia sx non ha lasciato altre tracce.
Viene spesso in ambulatorio, ma solo per controlli pressori e ripetizione di
ricette (assume infatti Trental 400 mgx3/die). Subito dopo l'ictus aveva
avuto alcuni TIA, ma da 2-3 anni non ne venivano più segnalati.
Motivo della sua visita un episodio lipotimico con conseguente caduta a terra
avvenuto la sera prima, che io interpreto come l'ennesimo TIA; G., infatti,
convinto di essere guarito, aveva autoridotto il dosaggio della
pentossifillina. L'obiettività è ora negativa, il recupero neurologico sembra
completo. Prescrivo un ecodoppler TSA e un Holter di controllo, gli
raccomando di assumere il Trental alla posologia corretta (400mgx3/die) e
aggiungo Ascriptin 1 cpr/die.
Un mese dopo lo rivedo con la risposta dei referti: Holter nei limiti,
Ecodoppler TSA: piccole placche non stenosanti alla biforcazione carotidea
bilateralmente, non stenosi emodinamicamente significative. Lo rassicuro e gli
consiglio di proseguire con la terapia già instaurata.
Dopo 15 giorni la moglie mi chiede di passare a vedere suo marito perché
secondo lei è un po' strano. Al mio arrivo noto che G. presenta atassia,
aprassia e disartria: mi risponde infatti a fatica e non riesce né a camminare
né a stare in piedi. Questi sintomi sono comparsi 2 giorni prima e si sono
lentamente aggravati; ne dispongo l'immediato ricovero in ospedale.
Caso Clinico N° 4 (L'officina dei corpi)
C.E., 79 aa, viene in ambulatorio 1 volta l'anno se va bene; lo incontro
spesso in giro perché fa qualche lavoretto da muratore tanto per restare
attivo.
L'ultima volta l'avevo visto in Agosto del '96 per una cistite acuta risolta
con un breve ciclo di cotrimoxazolo. Dall'anamnesi emerge una lombalgia acuta
nel 1991 e una frattura vertebrale conseguente a trauma da caduta nel 1993.
La sera del 05 Novembre 1997 mi telefona la figlia riferendomi di un episodio
lipotimico accusato dal padre mezz'ora prima: E. si era ripreso subito e non ne
voleva sapere di venire a farsi visitare in ambulatorio; riesco comunque a
convincerlo e dopo dieci minuti me lo ritrovo davanti. E' sempre il solito E.,
minimizza tutto, dice che la moglie e la figlia non capiscono niente e che lui
sta benissimo e non ne vuol sapere di fare esami.
La figlia mi racconta che E. mentre stava parlando ha perso conoscenza per
pochi secondi ed è caduto a terra per riprendersi poi rapidamente. Lo visito e,
a parte qualche sporadica extrasistole all'auscultazione cardiaca non rilevo
nulla di anomalo. Richiedo comunque visita cardiologica, ecocolordoppler TSA,
esami emato-chimici generali e prescrivo Ascriptin 1 cpr/die.
Il mattino seguente si ripete la stessa storia: mancamento, caduta a terra, ma
la ripresa è più lenta; la figlia non mi cerca neanche, carica in macchina E. e
lo porta, quasi a forza, al Pronto Soccorso. Viene ricoverato alcuni giorni
presso l'Astanteria del Pronto Soccorso ove, grazie ad una TAC cerebrale viene
diagnosticata la presenza di una lesione espansiva rotondeggiante in
corrispondenza del lobo frontale sinistro. Il 12/11/97 viene trasferito presso
La Divisione di Neurochirurgia e sottoposto ad intervento chirurgico di
asportazione della massa che si rivela essere una metastasi isolata di una
neoplasia di origine indeterminata.
L'esame istologico recita:"metastasi cerebrale da adenocarcinoma
anaplastico di sospetta origine gastroenterica (positivi alcuni marcatori come
CEA e GICA); margini di resezione con infiltrazione neoplastica". Durante
la degenza il paziente manifesta episodi di agitazione psicomotoria associata a
pseudoallucinazioni e pertanto viene dimesso appena possibile, cioè il 25/11/97
con il consiglio di proseguire a domicilio l'iter diagnostico volto alla
ricerca del tumore primitivo. Durante la degenza è stato eseguito un
ecotomografia aortica dimostrante la presenza di voluminoso aneurisma fusiforme
dell'aorta addominale 8.5x5.5x5.6 cm. Nei limiti invece l'ecocolordoppler TSA.
Vengo informato di tutto ciò da un parente il 23/11/97 e nonostante 2-3
tentativi telefonici non riesco a parlare con nessun collega della
Neurochirurgia.
Alla dimissione E. deambula discretamente, le funzioni motorie appaiono
conservate, permane solo un modesto stato confusionale. Le sue condizioni
paiono migliorare lentamente nei giorni successivi e gli consentono di eseguire
alcuni accertamenti:
Rx tubo digerente (16/12): "Esofago a cavaturaccioli, stomaco ipotonico,
ptosico, piccole formazioni diverticolari a carico del colon dx".
Rx Clisma opaco (29/12):"Non lesioni organiche; diverticoli multipli del
colon".
Esami ematochimici (16/12): GOT 217, GPT 156, CEA 10.4 ng/ml, CA 19.9 69 ng/ml,
g-GT 78, PSA 7.6, Hb 12.3, AFP 1.5.
Nel frattempo sviluppa un'orticaria da carbamazepina, per cui
sostituisco il farmaco con Dintoina 1 cprx2/die senza apparenti complicazioni.
Il 03 Gennaio durante un controllo domiciliare noto che E. non riesce a
mantenere la stazione eretta, barcolla vistosamente se tenta di camminare ed è
nettamente più confuso dei giorni precedenti: lo ricovero immediatamente, ma il
07 Gennaio E. decede.
Caso Clinico N° 5 (Piove sul bagnato)
F.S., 56 aa, apparentemente sempre allegra, ultimamente un po giu' di
tono causa la scomparsa quasi simultanea degli anziani genitori. E' stata bene
fino a 3 anni quando è stata sottoposta a tiroidectomia totale per la comparsa
di adenoma a cellule di Hurtle (ossifile), neoplasia relativamente benigna. E'
inoltre affetta da artrite reumatoide recentemente aggravatasi notevolmente con
gravi deformità delle mani e in trattamento con FANS e sali d'oro. Viene
richiesta una mia visita a domicilio da parte del marito perché S. è un po'
strana. Quando arrivo cerco di farmi spiegare cosa sia successo ed emerge una
perdita, o meglio un obnubilamento, di coscienza della durata di 10-15 minuti
seguita da una lenta e ancora parziale, al mio arrivo, ripresa. S. risponde a
fatica alle domande che le pongo, non ricorda cosa sia successo, dice di avere
un buco nella sua memoria, se non sapessi che non beve, direi che sembra quasi
ubriaca. Le consiglio, dopo aver vinto la sua dura resistenza (siamo sotto le
feste di Natale) di recarsi in ospedale per accertamenti. Dopo 4 giorni me la
rivedo in ambulatorio: siccome stava bene e le cose andavano per le lunghe si
era dimessa volontariamente (tanto gli esami erano tutti normali!).
La riconvinco della necessità di proseguire nelle indagini e la appoggio (anche
in forza di sue conoscenze) al DH dell'Ospedale Stuard. Ritorna alla mia
osservazione dopo 10 giorni piuttosto preoccupata dal referto della TAC appena
eseguita.
SECONDA
PARTE (Commenti)
Caso clinico N° 1
Appena giunto in P.S. fu eseguita una TAC cerebrale, che evidenziò la
presenza di un voluminoso ematoma subdurale in sede temporo-parietale
sx. Immediatamente ricoverato in Neurochirurgia e sottoposto a drenaggio
dell'ematoma il buon U. dopo 2 mesi era già in sella.
Commento:
ovvio il dato anamnestico del pregresso trauma cranico riportato cadendo da
cavallo, va sottolineato il possibile ruolo precipitante del trattamento
anticoagulante eseguito per la tromboflebite.
Caso clinico N° 2
Una volta ricoverata ad A. venne eseguito un EEG, che documentò
alterazioni grossolane dell'attività elettrica encefalica compatibile con un
reperto di encefalite. La TAC non fu dirimente, così come l'esame del liquido
cefalo-rachidiano. Le condizioni cliniche di A. peggiorarono piuttosto
rapidamente e dopo 2 mesi dal ricovero spirò. La madre negò il permesso ad
eseguire l'autopsia. La diagnosi più probabile, anche a detta dei colleghi
neuropsichiatri, rimane quella di encefalite lenta post-morbillosa,
anche se con molte riserve.
Commento:
è forse il caso più drammatico che mi sia capitato. Vi sono diversi fattori
fuorvianti, come il fatto che la ragazzina fosse già stata catalogata come
nevrotica dai colleghi neuropsichiatri che da tempo la seguivano, la rarità
della patologia, la sottovalutazione del dato anamnestico. Si tende, infatti, a
sottovalutare la gravità di ciò che non si è visto: questa è una conseguenza
della pediatria di base obbligatoria, pertanto va posta maggior attenzione del
normale nei ragazzini da poco diventati nostri assistiti!
Da questo caso ho imparato ad ascoltare meno i genitori ed i colleghi oltre
alla nozione dell'importanza dell'EEG nella diagnosi di encefalite.
Caso clinico N° 3
E' la copia in carta carbone del primo caso: la TAC cerebrale documentò la
presenza di un ematoma subdurale in regione parietale sx, che il
neurochirurgo prontamente evacuò con successo. G. tornò alle sue occupazioni
abituali nel giro di alcune settimane.
Commento:
anche in questo caso ricorrono i 2 elementi del pregresso trauma e di una
terapia pro-emorragica (ASA nel sospetto di TIA). Fattore fuorviante primario
la storia di episodi ischemici ripetuti (confermata anche dal reperto TAC in
cui si evidenziarono numerosi piccoli focolai ipodensi), per cui veniva facile
pensare all'ennesimo episodio trombotico.
Caso clinico N° 4
La TAC, subito eseguita all'ingresso in Ospedale, segnalò una voluminosa
recidiva neoplastica in sede parieto-occipitale oltre a notevole
edema cerebrale in sede frontale con riserva per recidiva locale in sede
perioperatoria. E. è morto senza che si sapesse da che parte provenisse la
neoplasia.
Commento:
ho voluto chiamare "la fabbrica dei corpi" questo caso clinico per il
vago senso di officina meccanica che ha assunto ultimamente l'ospedale (almeno
quello di Parma). Con la storia dei DRG e dei ricoveri brevi, del fatto che
l'ospedale deve servire solo per gli acuti, i pazienti vengono sbattuti a casa
senza uno straccio di diagnosi e costretti a defatiganti iter diagnostici
domiciliari o a ri-ricoveri a breve distanza di tempo necessari per ultimare
l'inquadramento diagnostico-terapeutico. Da sottolineare anche la difficoltà a
comunicare con i colleghi di alcuni reparti.
Caso clinico N° 5
La TAC cerebrale, finalmente eseguita evidenzia la presenza di una massa
delle dimensione di 4x5 cm a partenza dall'angolo ponto-cerebellare sx ed
estendentesi in fossa cerebellare sx, con modesto effetto massa e contorni ben definiti
(meningioma: diagnosi confermata anche dalla RMN. La pz è stata poi
sottoposta ad asportazione chirurgica della massa con piena risoluzione dei
sintomi a parte una modesta ipoacusia residua).
Commento:
mai fidarsi dei pazienti che minimizzano, spesso è la paura di scoprire
qualcosa di grave che li fa comportare così. Anche la sua fuga dall'ospedale è
un tentativo di esorcizzare la paura della scoperta del tumore (che
probabilmente, a livello inconscio, la pz avvertiva). Una perdita di coscienza
va sempre indagata.
COMMENTO
GENERALE
Ho portato l'esperienza di questi casi clinici perché volevo
sottolineare i seguenti punti:
1. Conoscere i pazienti a volte può essere controproducente,
soprattutto in campo neurologico ed endo- crinologico. Infatti vedere i
pazienti con regolarità ci impedisce di cogliere i mutamenti comportamentali e
fisiognomici. A me è già capitato di non riconoscere vecchi pazienti che mi
avevano lasciato e che poi ho rivisto per svariati motivi: questo non succede
mai con i pazienti "fedeli" e ci impedisce per esempio di cogliere un
comportamento anomalo (sintomi neurologici vaghi) o un mutamento della facies
(ipotiroidismo, acromegalia). In questi casi la bella figura (da "mago"
della medicina) la fa il medico estraneo, che vede il paziente per la prima
volta e ne riconosce subito le "stimmate".
2. Imparare ad ascoltare i pazienti ed i loro familiari: non lo
si fa mai abbastanza. Se una figlia o una madre si mostrano allarmate bisogna
dare loro credito, fino a prova contraria.
3. L'epicrisi dei propri errori (per fortuna in questi casi mi sono
sempre salvato "in corner") è un fondamentale strumento di
apprendimento e ci aiuta a non perseverare nell'errore. Io ad esempio ho
imparato a diffidare sempre dei "sintomi neurologici vaghi", come
lipotimie, ipostenie, capogiri, parestesie. Meglio chiedere un EEG o una TAC
cerebrale in più, piuttosto che rassicurare il paziente ed i familiari e
ritrovarsi poi a dover gestire una situazione scabrosa di una neoplasia
cerebrale incurabile. Ad esempio il caso n° 5 è stato risolto grazie anche
all'esperienza ricavata dal caso n°4.
4. La medicina è e rimarrà sempre anche un'arte. Questa è almeno la mia
opinione: è di fronte a pazienti come questi che saltano fuori l'occhio clinico
e quella specie di sesto senso istrionesco che aiutano a porre una brillante
diagnosi clinica. L'evidence based medicine ci può dare delle indicazioni di
massima da seguire quando svolgiamo l'attività routinaria, da medico di comunità
(gestione diabetici, ipertesi, ipercolesterolemici), ma quando si è a tu per tu
con il paziente non serve proprio a niente; bisogna affidarsi al proprio
istinto e alla propria esperienza.
Agosto 2000
“Dottore ho le gambe un po’ gonfie”
Primi d’Agosto, appena tornato dalle ferie, ora tocca agli
altri colleghi (beati loro ...). La sala d’aspetto sembra un caravanserraglio
come sempre al ritorno dalle ferie. Ai miei pz, più numerosi del solito si
sommano quelli dei colleghi assenti, a una puntura d’insetto segue la
ricettazione di non so quanti farmaci (“il tesserino non ce l’ho, il mio
dottore ha tutto sul computer), il telefono ogni tanto lo stacco per andare
avanti ma tanto appena lo riattacco squilla subito (maledetto 5), ogni tanto
entrano in tre o quattro, tutti con il loro bel problemino... insomma le
condizioni ideali per la topica. Quando entra il sig. R.P., una cinquantina
d’anni, non è un mio pz, riferendomi che da 3-4 settimane ha le gambe un po’
gonfie. Stacco il pilota automatico, lo guardo ed in effetti una certa
succulenza perimalleolare c’e’. Faccio un rapido ripasso delle cause di edema e
poi lo visito. Non vi sono segni di scompenso cardiaco né di varici venose, il
fegato sembra a posto, non è malnutrito. Gli chiedo se tutti gli anni con il
caldo gli capita quello scherzo e mi risponde di no. A questo punto ......
... richiedo una batteria di esami per ricercare la causa
degli edemi con il sospetto che si tratti di una causa nefrogena.
L’edema a rigor di termini è l’accumulo di liquidi negli
spazi interstiziali; le cause possono essere molteplici, ma le principali sono:
- epatiche (ipoalbuminemia, ipertensione portale)
- cardiache (scompenso dx -> aum. della pressione venosa)
- venose (insufficienza venosa periferica)
- malnutrizione
- renali (s. nefrosica, glomerulomefrite)
In effetti gli esami mostrarono una funzionalità renale
normale in termini di creatininemia e azotemia, ma la presenza di albuminuria,
ipercolesterolemia, eosinofilia, ipoalbuminemia e ipergammagl. compensatoria
indirizzavano verso una diagnosi di sindrome nefrosica confermata poi nel
reparto di Nefrologia ove il pz è stato ricoverato. La biopsia renale ha poi
documentato la presenza di una glomerulonefrite membranosa.
Dr. Alessio Alfieri
Dolore retrosternale: due casi
clinici.
Caso clinico n°1
M.M anni 50, operaia in salumificio, fuma 15 sigarette al dì. E' affetta
da grave spondiloartrosi.
Si presenta in ambulatorio lamentando dolore e bruciore retrosternale in
concomitanza all'assunzione di cibo. Obiettivamente solo lieve dolorabilità
epigastrica alla palpazione profonda.
Richiedo controllo ECG e prescrivo terapia con antiH2.
Rivedo la Pzte a controllo : ECG negativo, sintomatologia solo in parte
regredita ed in parte modificata poiché il dolore compare non solo in
concomitanza coi pasti ma anche dopo sforzo anche di lieve entità.
Giudico indispensabile approfondire le indagini con un ECG da sforzo ed una
Gastroscopia e, dati i tempi di attesa, mi accordo personalmente con un reparto
di medicina per un breve ricovero.
La Pzte viene dimessa dopo pochi giorni con diagnosi di :Esofagite da reflusso.
Durante la degenza aveva iniziato trattamento con Omeprazolo con rapida
scomparsa dei sintomi. Il benessere e' tuttavia di breve durata poiché dopo
alcuni giorni i sintomi ricompaiono.
Contatto personalmente un cardiologo per ottenere l'esecuzione di una prova da
sforzo non eseguita durante il ricovero, trovo molta disponibilità cosi' che,
dopo pochi giorni, la prova viene eseguita e
il suo esito e' francamente positivo. La Pzte viene prenotata per una scintigrafia
miocardica. Torno ad insistere personalmente per una immediata esecuzione del
test.
I colleghi si dimostrano oltremodo disponibili; dopo tre giorni viene eseguita
scintigrafia Cardiaca il cui esito e' talmente eclatante che la Pzte viene
trasferita direttamente in unita' coronarica, sottoposta a coronarografia e a
successiva angioplastica per stenosi critica del ramo discendente anteriore.
G.G anni 56 operaio, pensionato. Alle spalle una vecchia storia di
colite ulcerosa mai del tutto chiarita.
Si presenta in ambulatorio lamentando dolore e bruciore retrosternale in
concomitanza all'assunzione di cibo. Obiettività negativa. Dopo un primo
approccio terapeutico inefficace lo invio in consulenza presso un reparto di
gastroenterologia dove viene sottoposto ad Ecografia ed a Gastroscopia che
consente di formulare diagnosi di Esofagite da reflusso in ernia jatale.
Il trattamento instaurato risulta tuttavia inefficace. Il Pzte attende
pazientemente alcuni mesi poi si ripresenta in reparto dove viene ricoverato
per ulteriori accertamenti che confermano la diagnosi iniziale.
Passa l'inverno senza miglioramenti apprezzabili e il Pzte decide di rivolgersi
presso un'altro centro specialistico dove viene sottoposto ad una nuova serie
di accertamenti. La diagnosi viene autorevolmente confermata. Passa l'estate,
il Pzte perde peso poiché si alimenta con sempre maggiore difficoltà; ritorna
nuovamente a controllo e si decide di effettuare una nuova batteria di
indagini. Nell'attesa intervengo autonomamente per far ripetere presso un altro
centro specialistico una Gastroscopia il cui esito è disastroso: Carcinoma
mucoide, cellule ad anello con castone, infiltrante lo stomaco a tutto
spessore. Una successiva laparoscopia esplorativa rimane senza esito per la
presenza di una carcinosi peritoneale.
Il Pzte e' ancora in vita e viene alimentato esclusivamente per via
parenterale.
COMMENTO:
Ho presentato due casi che hanno un inizio analogo e due diverse
conclusioni senza voler assolutamente rimarcare eventuali errori od omissioni,
ma solo perche mi offrono lo spunto per alcune considerazioni.
L'affidamento di un Pzte ad un centro specialistico e/o ospedaliero costituisce
di solito per il medico curante una condizione sufficiente per delegare ad
altri la responsabilità' del proprio Pzte.
Gli esempi sopra riportati mi permettono di affermare che così non dev'essere.
Né una consulenza specialistica, neppure un ricovero ospedaliero possono
esimere il medico curante dall'aver cura del proprio Pzte. I due casi clinici
hanno avuto esiti diversi semplicemente perché nel primo caso mi sono preso
direttamente carico della Pzte insistendo tenacemente con i colleghi per un
rapido completamento delle indagini. Nel secondo caso mi sono invece adagiato
su di una diagnosi certamente non esaustiva nei riguardi dell'obiettività'
clinica.
In altre parole non mi sono fatto carico delle sacrosante istanze del Pzte e
pertanto mi ritengo responsabile dell'esito negativo della vicenda.
Poiché al Medico di famiglia non viene richiesto soltanto di essere il curante
ma gli viene affidato il compito di essere tutore del proprio Pzte(che non
possiede la competenza per aiutarsi da solo) nei confronti di ogni eventuale
carenza dell'apparato sanitario col quale entra in rapporto.
La conclusione e' molto impegnativa e sottintende da un lato la necessità' di
un impegno globale nei confronti del proprio Pzte(.Con gli attuali carichi di
lavoro questo e' impensabile) ,ma al tempo stesso porta la nostra professione
su dei livelli di ben superiore responsabilità.
Caso clinico n° 3
"La Provvidenza"
Gennaio '96 EPIDEMIA INFLUENZALE
Paziente M.E. 18 aa, operaia in salumificio, ha sempre goduto di buona
salute, la vedo in ambulatorio per febbricola e faringodinia: diagnosi di
sindrome influenzale, FANS e riposo per 3 giorni. Due giorni dopo mi telefona
per annunciarmi che la febbre è scomparsa, ma sono ancora presenti cefalea e
nausea.
Passo a trovarla nel pomeriggio. La pz abita in una casa di campagna con tre
sorelle, i genitori e uno zio; la trovo seduta vicino alla stufa, non sembra in
cattive condizioni. Obiettività praticamente assente a parte lieve ipotensione
arteriosa. La tranquillizzo, attribuendo i sintomi a noiosi postumi
influenzali; prescrivo ancora riposo e domperidone.
Nel pomeriggio un'altra telefonata mi annuncia che la sorella minore lamenta
gli stessi sintomi (cefalea e nausea senza febbre). Liquido il caso come una
evidente forma epidemica.
Alla sera, dopo l'ambulatorio, non so perché, non riesco ad essere tranquillo e
ritorno a vedere le due pazienti: ancora obiettività negativa. I familiari,
appena rientrati dal lavoro, stanno tutti bene. Ritorno a casa, ceno di malavoglia
e non riesco a rilassarmi perché un certo dubbio comincia a frullarmi nella
mente. Alle ore 22, dopo molte perplessità, telefono a casa della paziente e
comunico al padre che le due ragazze devono essere trasportate al Pronto
Soccorso per sospetta intossicazione da CO. Il padre è molto perplesso, ma
accetta l'invito; tutta la famiglia finisce in camera iperbarica.
CONSIDERAZIONI
- I sintomi erano molto aspecifici parzialmente sovrapponibili a quelli
di una banale virosi stagionale.
- Motivo di errore fondamentale era costituito dal fatto che un solo
componente della famiglia fosse sintomatico. Ciò perché la concomitante virosi
l'aveva costretto a casa per 2 giorni e dunque era rimasta più esposta
all'effetto del gas.
- L'unico sintomo anomalo era costituito dalla cefalea non scomparsa
dopo la remissione della febbre, oltre all'ipotensione arteriosa.
In questo contesto non vi erano
sufficienti motivi di allarme. Credo dunque che il caso non si sia risolto
tragicamente solo in virtù di
un caso o , per che ci crede, in
intercessione Celeste.
Unico contributo personale è la tendenza a mettere sempre in dubbio un
orientamento diagnostico, sicuro di una sola cosa e cioè che la medicina può
essere varie cose: conoscenza, intuito, esperienza, fortuna, tutto fuorché una
scienza esatta.
Dr. Giuseppe Ercolini
Il Club del Giovedì 16 Dicembre 1997
Donna di 67anni, nubile, vive da sola al primo piano di appartamento con
le normali comodità d'uso; da tempo soffre di disturbi non ben definibili
mascherati anche da una sdme depressiva che allontanava ogni velleità di
eseguire esami (in effetti gli unici esami strumentali che ha eseguito sono
stati fatti perché l'ho accompagnata personalmente); il suo sintomo principale
è una DISPNEA PERSISTENTE, con riacutizzazioni sia da sforzo che a
riposo, ultimamente anche per sforsi lievi; accompagnata da una tachicardia di
base. Ha sempre goduto di una salute cd precaria; all'anamnesi 4 anni fa un
INFARTO MIOCADICO ACUTO A SEDE INFERIORE e 1 anno fà una TROMBOSI PROFONDA
ILIACO-FEMORALE, trattata adeguatamente dopo ospedalizzazione con ca 6 mesi di
TAO. Soffre di IPERTENSIONE LIEVE, DIABETE MELLITO DI TIPO 2 ben controllato
con blanda tp (DIAMICRON 1/2cp), LIEVE INSUFFICIENZA RENALE su base
presumibilmente nefroangiosclerotica; pa=160/85, fc=80-84 ma sempre ai limiti
alti; è in tp con: UNIPRIL 5 - DILZENE R 1x2 - ASCRIPTIN 1/2cp - DIAMICRON
1/2cp- VENITRIN 5. A domicilio vengono eseguiti diversi esami;
ECOCARDIO (06-97): funzionalità VSX globalmente conservata, parete
inferiore acinetica.
ECODOPPLER TSA (06-97): stenosi del 30% ci bilateralmente, calcifica.
RX TORACE (09-97): nds
ECO ADDOME (10-97): colecistopatia cronica litiasica, retroperitoneo
libero, non adenomegalie, aorta addominale di calibro e decorso conservati;
rene dx "grinzo"di ca 7.6cm di diam; non trombosi venose
spleno-portale, cavale e renale dx, non processi espansivi pelvici, non
versamento libero nel Douglas.
HOLTER CARDIO (09-97): sporadici BEV a 2 morfologie, sporadici BESV, non
variazioni significative ST.
DIMER-test (11-97): negativo per TEP.
Vengono poi eseguiti ambulatoriamente diversi esami per un fenomeno di Raynaud
ricorrente, una livedo reticularis quasi costante ed un malessere generale. Non
ha mai avuto né febbre, né febbricola. CEA, aFP, ca 19-9, ca 125, crio,
Ra-test, WR, PCR, HCV, Mantoux, HbsAg, ANCA, TSH, ANA negativi; permaneva
solamente una VES sempre modicamente aumentata (da 50 fino a 90mm).
DOPPLER ARTERIOSO ARTI INF (10-96): fenomeni di diffusa angiosclerosi, lesioni diffuse
a carico della femorale superficiale dx e trombosi della sx.
Ultimamente la dispnea si è aggravata, finché ho deciso di ricoverarla
in ambiente ospedaliero lottando non poco (in quanto voleva rimanere a casa).
Dopo qualche giorno subentra acutamente una crisi caratterizzata da stato di
shock con senso di morte imminente e quadro Rx di EPA; un ecocardio ed una
scinti polmonare ventilazione/ perfusione sono negative ed escludono un embolia
polmonare ed una grossa ipocinesia cardiaca tale da giustificare il quadro di
EPA. Decede per shock cardiogeno. Solamente un ulteriore ecocardio fatto pochi
giorni prima del decesso dimostra un ipocinesia più marcata sia a livello della
parete inferiore che a livello del setto e anche della punta.
L'autopsia non rileva nessun segno di trombosi polmonare evidente, ma
esclusivamente una GRAVE ATEROSCLEROSI CORONARICA DIFFUSA e segni di una recente
ed importante ischemia subendocardica puntale e laterale).
Commento: gli esami strumentali sono importanti ma vanno
sempre interpretati alla luce della clinica. Evidentemente la tachicardia
esprimeva non tanto un difetto sistolico ma un disturbo diastolico dovuto ad
una rigidità della parete da coronaropatia di vecchia data e forse poteva
essere aggravata da una microembolia polmonare non documentata ma sempre
possibile.
Caso clinico: R. A., nato nel 1926
Nell'83 asportazione di linfonodo in reg. ing. dx: Esame istologico:
linfoadenite cronica con zone di sclerosi. Dopo 2 mesi edema dei genit. est.
scroto e pene imponente. Ricovero in V Div. medica.
TAC negativa. Linfografia bilaterale: ipoplasia delle catene linfonodali
iliache con circolo collaterale allo scroto. Eziologia sconosciuta. Consigliato
intervento di ricostruzione che non accetta. Nell'85 rcovero per ulcera
gastrica sanguinante.
Dic. 85 infarto miocardico infero ed anterosettale. Ricovero per colica biliare
in aprile 87 c/o Pat. medica.
Nel gennaio dell'88 linfedema arto inferiore sx da eresipela. Doppler arterioso
arti inferiore: ateromasia diffusa dell'asse iliaco femorale, stenosi
femoro-poplitea.
ECOCARDIO: ipocinesia del setto interventricolare e della parete
infero-laterale. Fibrosi delle semilunari aortiche. Maggio 89 episodio di
caduta a terra con perdita di coscienza Rx Rc : artrosi spazi conservati..
Esegue ECO CAROTIDI: Seno sx placca ipoecogena ulcerata tratto iniziale CI
placca calcificata. Arteriografia: a sx Placca ateromasica stenosante a carico
della CI tratto prossimale. TAC cerebrale: atrofia cortico-sottocorticale .
In settembre 89 ricovero per necrosi miocardica. Ipercolesterolemia 314 ed
ipertrigliceridemia 259 mg%.
Giugno 91 nuova prova da sforzo positiva: ischemia silente. in luglio
iperpiressia: prescritto Rocefin per edema ed arrossamento dei genitali est. In
luglio 91 ECO CAROTIDEO: alla biforcazione C Dx piccola placca irregolare di 7
mm, a Sx placca omogenea liscia alla biforcazione che interessa la parete
interna, di 1,1 cm e che interessa parzialmente la C I. In giugno 94 per
episodi di iperpiressia recidivanti che regredivano con terapia im di cefalosporine
convinco il paziente ,CON MOLTA FATICA, ad un ricovero: si rilevano ascessi
splenici. La febbre non recede con Azactam e Teicoplanina, ma con Bactrim e
Rifadin. Il ricovero e' complicato da un Tia e un focolaio basale dx. Un ECO
CARDIO dimostra solo una lieve insuff valvolare mitralica. Scompare la febbre e
viene dimesso con sola osservazione domicilare. Dopo pochi giorni nuovo
ricovero per febbre TAC ADDOME neg RX TORACE neg. Ripete ciclo antibiotico
precedente, compare episodio di dispnea da asma cardiaco.
Dimesso il 9-8 in osservazione domiciliare e il 26-8 ischemia acuta arto inf sx
sottoposto ad embolectomia (emboli cardiogeni) della safena e poplitea. Viene
eseguita un' ECODOPPLER COLOR FLOW che dimostra una grave insuff mitralica con
fissurazioni della valvola da esiti di ENDOCARDITE. Il pazientte rifiuta
l'intervento e chiede la dimissione. Lo mando dal prof. Visioli che lo ricovera
a Brescia dove viene prima SPLENECTOMIZZATO poi si aggrava e in occasione di un
episodio di edema polmonare acuto viene trasferito in cardiochirurgia e
sottoposto a SOSTITUZIONE VALVOLARE MITRALICA e RIVASCOLARIZZAZIONE CORONARICA.
Compare un'insuff. renale e compaiono pesanti piaghe da decubito. Trasferito a
S Secondo P.se per la riabilitazione e la cura delle piaghe . Dall'ultimo
intervento il paziente e' molto agitato e tollera malissimo il ricovero. Viene
dimesso, le condizioni vanno migliorando le piaghe guariscono lentamente a
causa dell'arteriopatia periferica. E' scoagulato, compaiono talora fasi di
eritema diffuso, edema agli arti sup ed inferiori forse da calcioantagonisti.
La funzionalità renale è discreta. E' scomparso l'imponente edema dei genitali
esterni.
Gennaio 97 comincia a comparire il vecchio EDEMA dei GENITALI : una TAC ADDOME
è negativa; vis. CARDIOLOGICA neg. PEGGIORA LA FUNZIONALITA' RENALE (CL. CREAT.
30 ml/m').
In marzo febbre:
sospetto cistite. Lo tratto con un chinolone e poi Bactrim quando ho
l'urocultura positiva x E Coli. Chiedo consulenza cardiologica Prof. Visioli
che trova il paziente in compenso e non da importanza alla febbre. Questa
ricompare in maggio: GB 12.560 -N74.8 -L176- Hb 11.3 Bactrim F . In ottobre
ancora febbre chinolone. Scompare. Facciamo Ecocardio (negativa), eco addome
(negativa: solo calcolosi biliare). Doppler arterioso arti inf.: trombosi
femoro-poplitea a dx e a sx negativa : sospetta trombosi F-P distale. Rifiuta
il ricovero. In dicembre ancora febbricola incostante specie notturna. Keforal
RX TORACE. RX PRIME VIE gastrite atrofica. EMOCROMO invariato.TSH 23.70 - FT3 1.66 vn 2,50- 4,25 - FT4
reg. Ab antitiroidei neg. CEA ed ALFAFETO neg. Vis. urologica recente per
linfedema e febbricola risulta e poichè il paziente rifiuta ancora il ricovero
l'urologo consiglia consulenza in terapia antalgica per i dolori agli arti
inferiori di cui il pz si lamenta e un ECO DOPPLER ARTERIOSO AF. la consulenza
vascolare non pone ora indicazioni chirurgiche viste le condizioni del pz.
Un'urocoltura è positiva. prescritto Zimox x 5 gg con scomparsa della febbre.
Vis. endocrinologica: IPOTIRODISMO FRANCO da amiodarone. Inizia eutirox. Oggi:
ricompare febbricola.
Dr.ssa Mariangela Rigoni
CASO CLINICO: infiltrazioni
polmonari.
F.G. di anni 56. Nell'anamnesi solo episodio di orticaria a 20 a. A 25
a. gravidanza extrauterina; nel 86 pneumotorace spontaneo, presenza all'Rx. di
bolle bilaterali alle basi. Nel 89 comparsa di orticaria di ndd persistente
piede sx, braccio ed avambraccio sx; trattata con antistaminici e cortisonici
per os.
Nell'autunno del 90 due episodi a breve termine di pneumotorace spontaneo;
ricoverata Day Hospital Rasori; Rx torace: pneumopatia bollosa. Granulomatosi
eosinofila? La scintigrafia polmonare di flusso mostrava presenza di
subsegmenti polmonari esclusi dal piccolo circolo, specie a sx. La paziente
veniva trattata con Tationil e Fluimucil 600. Relativo benessere, ma dispnea da
sforzo; riceve pensione di invalidità; si rifiuta di fare ulteriori indagini.
Ha un giudizio negativo dei medici che l'hanno seguita al Day Hospital.
Nell'inverno 96-97 nuovo controllo pneumologico dove, dopo una Gasanalisi e
prove spirometriche si consigliava terapia con Teofillina per OS e
Broncodilatatori sray, che hanno dato una fastidiosa tachicardia. Quindi
abbandono della terapia. Trattata prima con sola terapia dietetica poi anche
farmacologicamente con statine per ipercolesterolemia familiare. C'è
famigliarità diabetica, ma la glicemia è 120. Inverno 97-98: compare una
bronchite trattata con antibiotici e poi riesco a convincerla a fare vis.
pneumologica dal Prof. Cuomo. Spirometria: ostruzione bronchiale di grado
severo FVEl 39o%, pO2 65, pCO2 40, pH 7.43. TAC: diffuso enfisema bolloso con
bolle di 15-20 cm di diametro specie a dx. Si consiglia Pletismografia corporea
- Test della diffusione e Broncoscopia con BAL per escludere ISTIOCITOSI X
POLMONARE o LINFANGIOMATOSI.
Mi telefona un venerdì fine gennaio sera alle 19 una paziente
chiedendomi se potevo vedere le radiografie di un torace del marito, non mio
paziente, fatte con urgenza dopo la persistenza di febbricola anche dopo alcuni
giorni di assunzione di Zimox. Viene il marito, agricoltore di 32 anni, alle
19:45 senza lastre e mi chiede di telefonare al dott. Pasta, il radiologo che
non ha consegnato le lastre perché non pronte, ma che vorrebbe parlare col
medico. Pasta mi dice che c'è un
rinforzo della trama ilo-perilare con peribronchite alle basi, specie angolo
costo-frenico dx, dove gli addensamenti tendono a confluire. Mi consiglia di
trattarlo, altrimenti comparirà un focolaio vero e proprio.
Prescrivo una cefalosporina ed un macrolide x os con remissione della
sintomatologia. Quindici giorni dopo, un sabato mattina, mi telefona per
febbricola e astenia intensa. Vuol ripetere una Rx torace urgente da Pasta:
esteso focolaio di addensamento parenchimale sx ed ancora più esteso a dx.
Inviato dal radiologo al Prof. Cuomo gli viene consigliato un ricovero che
rifiuta. Allora gli prescrive Zetamicin e Ritro. Al lunedì accetta il ricovero
alle Piccole Figlie per 2 gg. Il controllo del torace è negativo, un es.
spirometrico mostra un deficit ostruttivo lieve.
Benessere fino all'inizio di aprile quando compaiono puntate febbrili il
venerdì sera, dopo essere andato nella stalla. Cuomo sospetta polmone
dell'agricoltore o polmonite da ipersensibilità nei confronti di Micoplasma
Faeni. Fa controllo Torace: tenue addensamento in para ilare dx anteriormente.
Prove allergometriche negative, Emocromo regolare VES e PCR regolari.
Foresi proteica con Gamma glob 26%. Immunocomplessi circolanti regolari.
Positive la Precipitine Seriche Estrinseche per Micropolispora Faeni.
Abbiamo finito di assumere antibiotici, ma anche di lavorare nella stalla!
Dr.ssa Fernanda Bastiani
Caso n° 1 "Per una papula banale"
Riguarda un paziente di 31 anni di nazionalità marocchina e dal nome che
ricorda cavalieri del deserto, abiti bianchi e sabbia.
Lo conosco da poco più di un anno, durante il quale ha collezionato visite
ambulatoriali tutte inerenti la traumatologia: due distorsioni, una frattura
del piede, una contusione al ginocchio e un trauma cranico.
Così incredibile da far pensare, a volte, che fossero lesioni volontarie alle
quali naturalmente spettano diversi giorni di malattia, quasi tutti per
infortunio sul lavoro. Impossibile andare oltre per la difficoltà a trovare una
lingua comune, essendo il suo italiano ed il mio francese più che imperfetti.
La moglie si spiega meglio perché è disperata: vivono in un tugurio con un
piccino di pochi mesi, bellissimo.
La casa non ha finestre e gli abiti, anche quelli riposti negli armadi, sono
intrisi di umido e muffa.: e tutto questo per il modico affitto di £ 700.000 al
mese, quasi uno stipendio. Mentre mi racconta queste cose volgo il capo di lato
per nascondere la mia emozione e la mia vergogna.
Due mesi fa dunque il marito viene in ambulatorio e mi mostra tre
"macchioline" sul polso sx, ed è molto preoccupato.
Sono solo tre papule grandi come lenticchie e non ne trovo altre in tutto il
corpo, ma sono viola, quasi blu. Comincio a preoccuparmi anch'io,
sostanzialmente perché non capisco, né lui comprende le mie domande, che fra
l'altro sono le più svariate. Penso persino, ma poi scarto l'idea, che sulla
pelle scura di altra razza, le lesioni cutanee possano essere diverse. Non mi
convince e richiedo una consulenza in Dermatologia e gli esami standard.
Porta tutto al dermatologo e dopo un mese lo rivedo con la sentenza: sarcoma di
Kaposi non mediterraneo.
Penso subito all'inevitabile correlazione: HIV+?
Mi dice che tra breve sarà ricoverato, ma passa un altro mese e lui perde peso
mentre il letto non si trova. Anche questa volta con lui non riesco a parlare,
ma con la moglie da sola sì: lei che con gli occhi esprime tutta la sua
angoscia e dopo le mie parole tacitamente annuisce: già aveva capito. In TV
qualche giorno prima aveva afferrato qualcosa di analogo al caso di suo marito.
Insisto molto per convincerlo a stare a casa in malattia: ora,
inspiegabilmente, vuole lavorare e intanto mi adiro con i colleghi che lo fanno
andare su e giù da troppo tempo.
L'ultima visita risale a venerdì scorso: è calato di peso (quasi 10 Kg) le
papule vinacee, le macchie, i noduli sono diffusi ormai a tutto il corpo e il
posto letto ci sarà solo martedì.
Caso n. 2 "Una banale
influenza?"
Nell'Aprile di quest'anno (1998) vengo chiamata al capezzale di una
giovane paziente di 23 anni sino ad allora in ottima salute e nel fiore della
giovinezza. Il motivo è la comparsa di iperpiressia da 2 giorni, faringodinia e
"dolori alle ossa" (così mi viene riferito), che le hanno impedito di
dormire tutta la notte. L'esame obiettivo è negativo e non vi sono segni
visibili di interessamento articolare (vale a dire che le grandi e piccole
articolazioni non sono arrossate, calde né tumefatte).
Tuttavia è presente un esantema maculo-papuloso al volto e al tronco che la
paziente attribuisce ad allergia al Minocin assunto di recente per acne
giovanile. Esprimo i miei dubbi sul fatto che si tratti di una forma allergica
e istintivamente scarto l'ipotesi che la sintomatologia dolorosa, ben riferita
alle articolazioni, possa inquadrarsi in una forma influenzale banale vuoi per
la localizzazione, vuoi per le caratteristiche non sovrapponibili alle sole
mialgie di comune riscontro.
Nel frattempo mi informo sul collega dermatologo e dal quel momento lavoriamo
insieme. Il decorso della malattia conferma i dubbi iniziali: la febbre dura
ben 3 settimane e raramente scende sotto i 38°C, la localizzazione articolare
si conferma ed interessa in modo discontinuo varie articolazioni e questa volta
con chiari segni di flogosi, al polso e al gomito in modo particolare. Il rash
cutaneo è presente tuttora a distanza di quasi 2 mesi.
Viene trattata dapprima con FANS (paracetamolo) a medio dosaggio poi cortisone
ed infine ancora con FANS (Ketoprofene 150 mg/die) nel corso del successivo
ricovero ospedaliero con risoluzione della poliartromialgia e della febbre.
Nel dubbio di una malattia sistemica (RAA o altra connettivite o s.
paraneoplastica in linfoma), infatti, dopo aver espletato gli accertamenti di
routine per gli indici reumatici e di flogosi, la affido alla dr.ssa Rocca, la
quale decide per un breve ricovero. La diagnosi di dimissione è: "
infezione da Parvovirus B 19 evidenziato in modo non diretto per una positività
crociata con gli anticorpi anti Herpes Simplex (non esiste a Parma la
possibilità di identificare direttamente gli anticorpi anti Parvovirus B19). Ma
non è una diagnosi di certezza e restano alcuni dubbi.
Solito pomeriggio di epidemia influenzale; il telefono squilla in
continuazione, sembra che dall'altra parte ci sia un disco "Dottore ho il
mal di testa, la febbre e mi fa male dappertutto: cosa sarà?". Ad un certo
punto il disco cambia musica. Dall'altro capo del filo c'è R. che mi chiede se
ho l'elettrocardiografo, perchè sua sorella A., 40 aa, dovrebbe eseguire un ECG
con una certa urgenza. Le rispondo che lo strumento non l'avevo immediatamente
disponibile e che sarei potuto andare l'indomani mattina.
Mi ricordavo bene di A., anche se non era mia paziente, perchè tre mesi prima
circa, mi era stata richiesta una consulenza dermatologica per una dermatite
allergica da contatto da disinfettante e in quella occasione ero venuto a
conoscenza della sua triste storia clinica. Infatti era appena stata dimessa
dall'ospedale ove era stata ricoverata a causa della comparsa di epigastralgia,
inappetenza e calo ponderale marcato. Una laparotomia esplorativa aveva
evidenziato la presenza di ADK gastrico in stadio avanzato e non più
aggredibile chirurgicamente. Lavorando A. in ambiente ospedaliero le era stata
raccontata una mezza verità: le era stato riferito che era affetta da linfoma
gastrico. Esclusa subito l'ipotesi chemioterapia, di cui aveva terrore, si era
rivolta ad un medico di Padova ed aveva cominciato la terapia Di Bella con i
soliti risultati: discreti sulla cenestesi e scadenti sulla progressione della
malattia.
Riandando con la memoria a quel primo incontro ricordavo una donna attiva e
determinata a combattere fino in fondo la sua battaglia, ancora piena di
energia e preoccupata di dover trascurare il suo piccolo di soli 2 anni.
L'avevo poi rivista un mese dopo a causa di edemi agli arti inferiori di
verosimile origine discrasica e le sue condizioni generali erano già peggiorate
notevolmente; le energie erano diminuite, ma la grinta era sempre la stessa.
Adesso questa novità della tachicardia. Mi reco da lei la mattina successiva
per eseguire l'ECG ed effettivamente l'unico dato riscontrabile è rappresentato
da una tachicardia sinusale. Non e' presente dispnea a riposo, ma A. mi
riferisce che bastano solo due passi per provocarle una dispnea notevole cosa
che fino a 4-5 giorni prima non le succedeva assolutamente. La visito e rilevo:
pallore mucoso e cutaneo, toni cardiaci tachicardici e ritmici, ipofonesi
basilare dx da sospetto versamento pleurico (gia' noto), addome lievemente
globoso (era appena stata eseguita paracentesi per la presenza di ascite da
carcinosi peritoneale) e bozzuto alla palpazione, fegato all'arco costale,
masse muscolari ipotrofiche, modesto edema perimalleolare sx.
Mentre la visito rimugino sulle possibili cause della tachicardia: segni di
pericardite (sfregamenti) o miocardite (aia cardiaca ingrandita, toni
parafonici, galoppo) non ce ne sono, la funzionalita' respiratoria pare
discreta (il versamento pleurico e' piccolo), pallida e malnutrita la è,
ripiego su una possibile anemia e consiglio l'esecuzione, l'indomani, di
qualche esame emato-chimico.
Prescrivo del Lanoxin (come d'altra parte suggerito telefonicamente dal collega
di Padova) e prendo tempo in attesa della risposta degli esami. Intanto che
scrivo la sorella si mostra molto preoccupata e mi rivela che spesso la dispnea
compare all'improvviso e senza motivo apparente.
Non convinto ritorno alla solita routine e ogni tanto, come un tarlo, mi
ritorna l'immagine di A. ansimante dopo due passi accennati nella sua camera da
letto; sento che la diagnosi è lì sotto il mio naso, so di saperla, ma non
salta fuori. Poi, d'improvviso, l'illuminazione di un deja vu: alcuni anni fa
avevo avuto un caso che sembrava la copia in carta carbone. Mi era stato
richiesto un ECG, da parte di una paziente di mia moglie, per lo stesso motivo,
un'inspiegabile tachicardia associata a estrema affaticabilità e anche allora
avevo pensato ad un'anemia o ad un ipertiroidismo, ciccando naturalmente la
diagnosi. Dopo alcuni giorni la signora aveva chiamato mia moglie perchè una
gamba si era gonfiata a dismisura (TVP).
Il giorno seguente torno a visitare A. e le chiedo di farmi vedere le gambe; in
effetti la gamba sx è lievemente tumefatta ed estremamente dolente alla
palpazione del polpaccio, il classico segno di Homans. Consiglio un ricovero
per TVP con microembolia polmonare secondaria, diagnosi che poi si rivelerà
esatta.
Commento
Le considerazioni
sul caso clinico sono di due ordini: il primo è quello strettamente medico ed è
rappresentato dall'insegnamento che una tachicardia inspiegata può essere la spia
di un'embolia polmonare. In questo caso l'esperienza negativa precedente si è
rivelata molto utile nel risolvere il caso attuale e questo penso che sia il
ruolo di discutere casi clinici: trasmettere e ricevere le proprie ed altrui
esperienze in modo da avere un repertorio il più vasto possibile. Il secondo è
etico: mai come in questo caso centrare una diagnosi difficile mi ha lasciato
l'amaro in bocca; mi sono chiesto, infatti, se ho fatto veramente un favore a
questa giovane donna sofferente affetta da un male incurabile, che, purtroppo,
la porterà a morte con notevoli sofferenze.
C. I., 68 aa, è una di quelle persone dotata da madre
natura di mezzi intellettivi diciamo non proprio eccelsi; per di più l'ambiente
contadino e chiuso in cui ha sempre vissuto l'ha privata degli stimoli
culturali necessari a compensare le sue intrinseche lacune.
A malapena sa leggere e scrivere, tuttavia è dotata di quell'astuzia contadina,
forse un po' ingenua nel mondo odierno, ma a cui è difficile sfuggire e di una
buona dose di faccia tosta che le consentono, alla fine, di ottenere sempre
quello che si era prefissata.
Fa parte di quella cerchia di persone che quando vogliono una cosa comincia a
insistere e a reiterare la sua richiesta (ad esempio è l'unica che riesce a
farmi telefonare in farmacia per poi farsi portare i farmaci a casa) fino a che
non si cede, non foss'altro per levarsela di torno!
Bisogna aggiungere che non è nemmeno stata molto fortunata: dopo avere a lungo
assistito gli anziani genitori ora deve accudire il marito pure lui molto
malato. Questi, infatti, è portatore di innumerevoli patologie: sottoposto a
resezione polmonare per ADK, portatore di colostomia (sempre per ADK), di
mieloma multiplo e di grave insufficienza cardio-respiratoria è stato più volte
ricoverato negli ultimi anni e ogni volta pareva che dovesse essere l'ultima.
Specialmente la grave insufficienza cardiaca desta notevoli preoccupazioni,
tanto che durante l'ultima degenza era stato raccomandato alla moglie di
monitorare quotidianamente la diuresi (compito facilitato dal fatto che è anche
portatore di catetere vescicale a permanenza per una ipertrofia prostatica
benigna di grado severo, che l'urologo non si sente di risolvere
chirurgicamente stanti le gravi condizioni cardio-respiratorie).
Ed è a questo punto che I. comincia a telefonarmi quotidianamente per
aggiornarmi sulla diuresi del marito: all'inizio le telefonate erano brevi e
limitate all'annuncio della quantità di urina prodotta il giorno prima, poi le
telefonate diventano 2 al giorno, una al mattino e l'altra la sera e cominciano
a diventare ripetitive, poi come in un crescendo rossiniano diventano tre,
quattro a volte anche cinque a breve distanza di tempo l'una dall'altra e
sempre concluse dall'esasperante richiesta di assicurazione sulle condizioni di
salute del marito e da piagnucolose scuse: capiva che mi stava disturbando, ma
non riusciva a fare a meno di telefonarmi.
Dapprima ritenevo che questo comportamento dipendesse dalla peculiare
personalità della paziente (un misto tra lieve oligofrenia, ignoranza,
ostinazione, scaltrezza, stanchezza ed insicurezza) poi mi si è accesa la
classica lampadina ...
Ho provato a fare due + due: comportamento
ripetitivo, ideazione intrusiva, coscienza della non congruità dei suoi atti,
ma impossibilità ad impedirne l'esecuzione, bisogno di rassicurazioni continue,
ecc... A questo punto chiedo alla figlia e alla vicina di casa come I. si stia
comportando con loro: mi rispondono disperate che non sanno più come fare
perché sono sommerse da decine di telefonate o richieste di aiuto e
rassicurazioni.
La prima volta che rivedo I., le propongo un trattamento con fluoxetina e
amitriptilina: lentamente, come una locomotiva impazzita che lentamente
comincia a frenare la corsa, le condizioni mentali di I. migliorano, il numero
di telefonate si riduce e la sua qualità di vita ritorna quasi alla normalità.
Ieri mi ha comunicato che la diuresi del marito è stata superiore ai 3 litri e
ho dovuto rassicurarla in merito (per la centesima volta) ma era da una
settimana che la sentivo!
Ah, dimenticavo, la diagnosi era .................
DAL DSM IV
Disturbo
ossessivo-compulsivo
Caratteristiche diagnostiche
Le caratteristiche essenziali del Disturbo Ossessivo-Compulsivo sono
ossessioni o compulsioni ricorrenti (Criterio A), sufficientemente gravi da far
impiegare tempo (cioè, richiedono più di 1 ora al giorno), o da causare disagio
marcato o menomazione significativa (Criterio C). In qualche momento nel
decorso del disturbo la persona ha riconosciuto che le ossessioni o le
compulsioni sono eccessive o irragionevoli (Criterio B). Se è presente un altro
disturbo di Asse I il contenuto delle ossessioni o delle compulsioni non è
limitato ad esso (Criterio D). Il disturbo non è dovuto agli effetti
fisiologici diretti di una sostanza (per es., una droga di abuso, un farmaco) o
di una condizione medica generale (Criterio E).
Le ossessioni sono idee, pensieri, impulsi o immagini persistenti, sono
vissute come intrusive e inappropriate, e causano ansia o disagio marcati. Ci
si è riferiti alla qualità intrusiva e inappropriata delle ossessioni con il
termine "egodistoniche". Questo si riferisce alla sensazione dell'individuo
che il contenuto delle ossessioni sia estraneo, non sia sotto il proprio
controllo, e non sia il tipo di pensiero che si aspetterebbe di avere.
Comunque, l'individuo è capace di riconoscere che le ossessioni sono il
prodotto della sua mente e non vengono imposte dall'esterno (come
nell'inserzione del pensiero).
Le ossessioni più frequenti sono pensieri ripetitivi di contaminazione
(per es., essere contaminati quando si stringe la mano a qualcuno), dubbi
ripetitivi (per es., chiedersi se si è lasciata la porta aperta o se ci si è
comportati in modo tale da causare delle lesioni a qualcuno guidando), la
necessità di avere le cose in un certo ordine (per es., disagio intenso quando
gli oggetti sono in disordine o asimmetrici), impulsi aggressivi o terrifici
(per es., aggredire un figlio, o gridare oscenità in chiesa) e fantasie
sessuali (per es., ricorrenti immagini pornografiche). I pensieri, impulsi, o
immagini non sono semplicemente preoccupazioni eccessive riguardanti problemi
reali della vita (per es., preoccupazioni per difficoltà attuali nella vita,
tipo problemi finanziari, lavorativi o scolastici), ed è improbabile che siano
correlati a reali problemi della vita.
L'individuo con ossessioni di solito cerca di ignorare o sopprimere tali
pensieri o impulsi, o di neutralizzarli con altri pensieri o azioni (cioè, una
compulsione). Ad esempio, un individuo afflitto dal dubbio di non aver spento
una stufa cerca di neutralizzarlo controllando ripetutamente per assicurarsi di
averla chiusa.
Le compulsioni sono comportamenti ripetitivi (cioè lavarsi le mani,
riordinare, controllare) o azioni mentali (per es., pregare, contare, ripetere
mentalmente delle parole) il cui obbiettivo è quello di prevenire o ridurre
l'ansia o il disagio, e non quello di fornire piacere o gratificazione. Nella
maggior parte dei casi, la persona si sente spinta a mettere in atto la
compulsione per ridurre il disagio che accompagna un'ossessione o per prevenire
qualche evento o situazione temuti. Ad esempio, gli individui con ossessioni di
contaminazione possono ridurre il proprio disagio mentale lavandosi le mani
finché la pelle non diventa ruvida; gli individui afflitti dall'ossessione di
avere lasciato una porta aperta possono essere spinti a controllare la porta a
intervalli di pochi minuti; gli individui afflitti da pensieri blasfemi
involontari possono trovare sollievo contando 10 volte indietro e 100 volte in
avanti per ogni pensiero. In alcuni casi gli individui mettono in atto azioni
rigide o stereotipate secondo regole elaborate in modo idiosincrasico senza
riuscire a spiegare perché lo stanno facendo. Per definizione le compulsioni
sono chiaramente eccessive e non connesse in un modo realistico con ciò che
sono designate a neutralizzare o prevenire. Le compulsioni più comuni
comprendono lavarsi e pulire, contare, controllare, richiedere o pretendere
rassicurazioni, ripetere azioni, e mettere in ordine.
Per definizione gli adulti con Disturbo Ossessivo-Compulsivo hanno in
qualche momento riconosciuto che le ossessioni o le compulsioni sono eccessive
o irragionevoli. Questi requisiti non si applicano ai bambini, poiché può
mancare una consapevolezza cognitiva sufficiente per formulare questo giudizio.
Comunque, anche negli adulti vi è un'ampia variabilità di insight sulla ragionevolezza
delle proprie ossessioni o compulsioni. Alcuni individui sono incerti della
ragionevolezza delle loro ossessioni o compulsioni, e l'insight di ogni
individuo può variare in diversi periodi o situazioni. Ad esempio, la persona
può riconoscere che una compulsione di contaminazione sia irragionevole quando
se ne discute in una situazione "sicura" (per es., nello studio del
terapeuta), ma non quando costretto a maneggiare dei soldi. In tali momenti,
quando l'individuo riconosce che le ossessioni e le compulsioni sono
irragionevoli, può desiderare o tentare di resistervi. Quando tenta di
resistere a una compulsione, l'individuo può avere la sensazione di aumento
dell'ansia o della tensione, che possono essere alleviate cedendo alla
compulsione. Nel corso del disturbo, dopo insuccessi ripetuti nel cercare di
resistere a ossessioni o compulsioni, l'individuo può cedere, non provare più
il desiderio di resistervi, e incorporare le compulsioni nelle proprie
abitudini quotidiane.
Le ossessioni o compulsioni devono causare disagio marcato, far
consumare tempo (richiedere più di 1 ora al giorno), o interferire
significativamente con la routine normale dell'individuo, con il funzionamento
lavorativo, con le attività sociali, o con le relazioni con gli altri. Le
ossessioni o compulsioni possono sostituire comportamenti utili e
soddisfacenti, e possono essere altamente distruttive per il funzionamento
complessivo. Poiché le intrusioni ossessive possono distrarre, frequentemente
determinano insufficiente esecuzione di compiti cognitivi che richiedono
concentrazione, come leggere o calcolare. Inoltre molti individui evitano gli
oggetti o le situazioni che provocano le ossessioni o le compulsioni. Tale
evitamento può divenire esteso e limitare gravemente il funzionamento generale.
Specificazione
Con Scarso Insight. Questa specificazione può essere applicata quando, per la maggior
parte del tempo durante l'attuale episodio, l'individuo non riconosce che le
ossessioni o le compulsioni sono eccessive o irragionevoli.
Manifestazioni e disturbi associati
Caratteristiche descrittive e disturbi mentali associati Frequentemente
è presente l'evitamento delle situazioni che riguardano il contenuto delle
ossessioni, come lo sporco o la contaminazione. Ad esempio, una persona con ossessioni
che riguardano lo sporco può evitare i bagni pubblici o di stringere la mano
agli estranei. Sono comuni preoccupazioni ipocondriache, con visite ripetute ai
medici in cerca di rassicurazione. Possono essere presenti sentimenti di colpa,
un senso della responsabilità patologico, e disturbi del sonno. Può esservi
abuso di alcool o di farmaci sedativi, ipnotici o ansiolitici. La messa in atto
delle compulsioni può diventare la principale attività, con conseguente
compromissione della vita coniugale, lavorativa o sociale. L'evitamento
pervasivo può confinare l'individuo nella sua casa.
Il Disturbo Ossessivo-Compulsivo può risultare associato con Disturbo
Depressivo Maggiore, altri Disturbi d'Ansia (Fobia Specifica, Fobia Sociale,
Disturbo di Panico), Disturbi dell'Alimentazione e Disturbo
Ossessivo-Compulsivo di Personalità. Vi è un'elevata incidenza di Disturbo
Ossessivo-Compulsivo in individui con Disturbo di Tourette, con stime che
variano dal 35% al 50% approssimativamente. L'incidenza del Disturbo di
Tourette nel Disturbo Ossessivo-Compulsivo è più bassa, con stime che variano
tra il 5% e il 7%. Tra il 20% e il 30% degli individui con Disturbo
Ossessivo-Compulsivo hanno riferito tic presenti o in anamnesi.
Reperti di laboratorio associati Non è stato identificato alcun dato di laboratorio
patognomonico del Disturbo Ossessivo-Compulsivo. Comunque, negli individui con
Disturbo Ossessivo-Compulsivo si è notata l'anormalità di una quantità di dati
di laboratorio rispetto ai soggetti di controllo. Vi è qualche evidenza che
alcuni agonisti della serotonina, somministrati acutamente, causano, in alcuni
individui con il disturbo, un aumento dei sintomi. Gli individui affetti dal
disturbo possono mostrare un'attività del sistema neurovegetativo aumentata quando
in laboratorio vengono confrontati con le circostanze che scatenano
un'ossessione. La reattività fisiologica si riduce dopo la messa in atto delle
compulsioni.
Reperti dell'esame fisico e condizioni mediche generali associate Si possono osservare problemi
dermatologici causati dai lavaggi eccessivi con acqua o caustici.
Caratteristiche collegate a cultura, età e genere
Un comportamento rituale culturalmente contemplato non è di per sé
indicativo di un Disturbo Ossessivo-Compulsivo, a meno che ecceda rispetto alle
norme culturali, si verifichi in tempi e luoghi giudicati inappropriati da
altri appartenenti alla stessa cultura, e interferisca con il funzionamento
sociale di ruolo. Importanti cambiamenti nella vita e lutti possono determinare
un'intensificazione del comportamento rituale che può sembrare un'ossessione ad
un clinico che non abbia familiarità con il contesto culturale.
I quadri clinici del Disturbo Ossessivo-Compulsivo nei bambini sono generalmente
simili a quelli degli adulti. Sono particolarmente comuni nei bambini i rituali
di lavaggio, di controllo, e di ordine. I bambini generalmente non richiedono
aiuto, e i sintomi possono non essere egodistonici. Più spesso il problema
viene identificato dai genitori, che portano il bambino per il trattamento. È
stato riferito un graduale declino nel profitto scolastico secondario alla
compromissione della capacità di concentrarsi. Come gli adulti, i bambini sono
più inclini a impegnarsi nei rituali a casa piuttosto che di fronte ai
coetanei, insegnanti, o estranei.
Questo disturbo è ugualmente comune nei maschi e nelle femmine.
Prevalenza
Sebbene il Disturbo Ossessivo-Compulsivo fosse precedentemente
considerato relativamente raro nella popolazione generale, recenti studi sulle
comunità hanno stimato una prevalenza nel corso della vita del 2,5%, e una
prevalenza in un anno dell'1,5%-2,1%.
Decorso
Sebbene il Disturbo Ossessivo-Compulsivo di solito inizi
nell'adolescenza o nella prima età adulta, esso può iniziare nell'infanzia.
L'età tipica di esordio è più precoce nei maschi che nelle femmine: tra i 6 e i
15 anni per i maschi, e tra i 20 e i 29 anni per le femmine. Per la maggior
parte l'esordio è graduale, ma in molti casi è stato notato un esordio acuto.
La maggior parte degli individui ha un decorso cronico con alti e bassi, con
esacerbazione dei sintomi che può essere in relazione con lo stress. Circa il
15% mostra un deterioramento progressivo del funzionamento lavorativo e
sociale. Circa il 5% ha un decorso episodico, con nessun sintomo o sintomi
minimi tra gli episodi.
Familiarità
La concordanza per il Disturbo Ossessivo-Compulsivo è più elevata per i
gemelli omozigoti che per i dizigoti. La frequenza del Disturbo
Ossessivo-Compulsivo nei consanguinei di primo grado degli individui con
Disturbo Ossessivo-Compulsivo e i consanguinei di primo grado degli individui
con Disturbo di Tourette è più elevata che nella popolazione generale.
Diagnosi differenziale
Il Disturbo Ossessivo-Compulsivo deve essere distinto dal Disturbo
d'Ansia Dovuto ad una Condizione Medica Generale. La diagnosi è Disturbo
d'Ansia Dovuto ad una Condizione Medica Generale quando le ossessioni o le
compulsioni sono ritenute una conseguenza fisiologica diretta di una specifica
condizione medica generale (pag. 482). Questa determinazione si basa su
anamnesi, dati di laboratorio o esame fisico. Un Disturbo d'Ansia Indotto da
Sostanze si distingue dal Disturbo Ossessivo-Compulsivo poiché una sostanza
(cioè una droga di abuso, un farmaco o l'esposizione ad una tossina) è ritenuta
eziologicamente correlata alle ossessioni o compulsioni (pag. 485).
Pensieri, impulsi, immagini o comportamenti ricorrenti o intrusivi,
possono manifestarsi nel contesto di molti altri disturbi mentali. Il Disturbo
Ossessivo-Compulsivo non viene diagnosticato se il contenuto dei pensieri o
delle attività è esclusivamente correlato ad un altro disturbo mentale (per
es., preoccupazione per il proprio aspetto nel Disturbo da Dismorfismo
Corporeo, preoccupazione a proposito di un oggetto o di una situazione temuti
nella Fobia Specifica o Sociale, tirarsi i capelli nella Tricotillomania). Può
essere invece giustificata una diagnosi di Disturbo Ossessivo-Compulsivo se vi
sono ossessioni o compulsioni il cui contenuto non è in relazione con l'altro
disturbo mentale.
In un Episodio Depressivo Maggiore è comune la presenza di ruminazioni
persistenti su circostanze potenzialmente spiacevoli o su possibili azioni
alternative, e questo è considerato un aspetto della depressione congruo con
l'umore piuttosto che un'ossessione. Ad esempio, un individuo depresso che
rumina sulla propria mancanza di valore non è considerato affetto da ossessioni
poiché tale rimuginare non è egodistonico.
Il Disturbo d'Ansia Generalizzato è caratterizzato da preoccupazioni
eccessive, ma tali preoccupazioni sono distinte dalle ossessioni per il fatto
che la persona le vive come ansia eccessiva per circostanze della vita reale.
Ad esempio, una paura eccessiva di poter perdere il proprio lavoro costituisce
una preoccupazione e non un'ossessione. Al contrario, il contenuto delle
ossessioni non riguarda tipicamente problemi della vita reale, e le ossessioni
vengono vissute dall'individuo come inappropriate (per es., l'idea intrusiva
disturbante che "God" è "dog" letto al contrario).
Se i pensieri disturbanti ricorrenti sono esclusivamente in relazione al
timore di avere, o alla convinzione di avere, una malattia, basati su una
cattiva interpretazione di sintomi fisici, dovrebbe essere diagnosticata
l'Ipocondria anziché il Disturbo Ossessivo-Compulsivo. Comunque, se la
preoccupazione di avere una malattia è accompagnata da rituali, come il lavarsi
in modo eccessivo, o da condotte di controllo legate a preoccupazioni per la
malattia o di contagiare altre persone, può essere indicata la diagnosi
addizionale di Disturbo Ossessivo-Compulsivo. Se la preoccupazione maggiore
riguarda il contrarre una malattia (piuttosto che l'avere una malattia), e non
sono coinvolti rituali, la diagnosi più appropriata può essere quella di Fobia
Specifica.
La capacità degli individui di riconoscere che le ossessioni o le
compulsioni sono eccessive o irragionevoli si manifesta su un continuum. In
alcuni individui con Disturbo Ossessivo-Compulsivo può risultare compromesso il
giudizio di realtà, e l'ossessione può raggiungere proporzioni deliranti (per
es., credere di avere causato la morte di qualcuno per averla desiderata). In
tali casi, può essere indicata la presenza di manifestazioni psicotiche con una
diagnosi addizionale di Disturbo Delirante o di Disturbo Psicotico Non
Altrimenti Specificato. La specificazione Con Scarso Insight può essere utile
in quelle situazioni al confine tra l'ossessione e il delirio (per es., un
individuo la cui estrema preoccupazione di contaminazione, sebbene esagerata, è
meno intensa che in un Disturbo Delirante, ed è giustificata dal fatto che i
germi sono realmente ubiquitari).
Le rimuginazioni deliranti e i comportamenti stereotipati bizzarri che
si manifestano nella Schizofrenia vengono distinti dalle ossessioni e
compulsioni per il fatto che non sono egodistonici e non sono soggetti a
giudizio di realtà. Comunque, alcuni individui manifestano sintomi sia del
Disturbo Ossessivo-Compulsivo che della Schizofrenia, ed entrambe le diagnosi
sono allora giustificate.
I tic (nel Disturbo da Tic) e i movimenti stereotipati (nel Disturbo da
Movimenti Stereotipati) devono essere distinti dalle compulsioni. Un tic è un
movimento, o una vocalizzazione, improvviso, rapido, ricorrente, non ritmico
(per es., ammiccare, protrudere la lingua, schiarirsi la voce). Un movimento
stereotipato è un comportamento motorio non funzionale, ripetitivo,
apparentemente guidato (per es., sbattere la testa, dondolarsi, mordersi).
Diversamente dalle compulsioni, i tic e i movimenti stereotipati sono
tipicamente meno complessi e non sono volti a neutralizzare un'ossessione.
Alcuni individui manifestano sintomi sia del Disturbo Ossessivo-Compulsivo che
del Disturbo da Tic (specialmente il Disturbo di Tourette), e possono essere
giustificate entrambe le diagnosi.
Quando impegnano eccessivamente, alcune attività, come il mangiare (per
es., Disturbi dell'Alimentazione), il comportamento sessuale (per es.,
Parafilie), il giocare d'azzardo (per es., Gioco d'Azzardo Patologico) o l'uso
di sostanze (per es., Dipendenza o Abuso di alcool) sono state definite
"compulsive". Comunque, queste attività non vengono considerate
compulsioni, come definito in questo manuale, poiché la persona di solito ne
trae piacere, e può desiderare di resistervi solo per le sue conseguenze
deleterie.
Sebbene il Disturbo Ossessivo-Compulsivo di Personalità e il Disturbo
Ossessivo-Compulsivo abbiano nomi simili, le manifestazioni cliniche di questi
disturbi sono piuttosto differenti. Il Disturbo Ossessivo-Compulsivo di Personalità
non è caratterizzato dalla presenza di ossessioni o compulsioni, e piuttosto
comprende un modello pervasivo di preoccupazione per ordine, perfezionismo e
controllo, e deve iniziare entro la prima età adulta. Se un individuo manifesta
sintomi sia del Disturbo Ossessivo-Compulsivo che del Disturbo
Ossessivo-Compulsivo di Personalità, possono essere poste entrambe le diagnosi.
Nella vita quotidiana si incontrano comunemente superstizioni e
comportamenti ripetitivi di controllo. Si dovrebbe considerare una diagnosi di
Disturbo Ossessivo-Compulsivo solo se questi fanno impiegare molto tempo, o se
determinano menomazione o disagio clinicamente significativi.
Lunedì mattina, epidemia influenzale: arrivo in ambulatorio in ritardo,
dopo 5 minuti ricevo una telefonata: "Dottore, mia madre subito dopo
essersi alzata ha accusato un gran dolore di pancia: può venire appena
possibile?". La sig.ra A., 84 aa, è appena stata dimessa dall'ospedale
(ricoverata dalla Guardia Medica il primo dell'anno) per un problema di
coprostasi: dopo abbondante evacuazione indotta da enteroclisma l'addominalgia
era regredita e la pz spedita subito al suo domicilio. Dopo 4 giorni è ancora
al punto di partenza: da 2 giorni evacua poco e oggi è ricomparso il dolore.
Interrompo l'attività ambulatoriale appena iniziata un po' controvoglia e mi
reco a casa della paziente, la quale appare visibilmente sofferente e mi dice
subito che le è ritornato il dolore al quadrante addominale inferiore destro.
Le palpo l'addome e con una certa sorpresa apprezzo la presenza di una
tumefazione rotondeggiante, teso-elastica, non riducibile in addome ed
estremamente dolente alla palpazione in regione inguino-addominale dx, al di
sopra della linea del Malgaigne. Ovvio l'immediato ricovero con il quesito di
ernia crurale strozzata (o incarcerata).
Commento
Il buon professor
Butturini, amava cominciare l'anno accademico del corso di Patologia Medica
prima e Clinica Medica poi, con la seguente frase: "IL MALATO HA SEMPRE
RAGIONE" ed io cerco sempre (o quasi) di ricordarmene. Tutte le volte che
me ne sono dimenticato l'ho pagata. Morale della favola: anche se il buon senso
porterebbe a percorrere una strada già designata una mano sulla pancia (o un
orecchio sul torace) del pz è sempre bene mettercela, anche
se si ha poco tempo, se è appena stato dimesso dall'ospedale o se bisogna
interrompere l'ambulatorio.
B.M., 60 anni, entra in ambulatorio accompagnata dalla figlia per
eseguire la vaccinazione antinfluenzale, come un automa esegue i comandi che le
impartiamo " tolga la giacca, tolga il maglione, sollevi la manica della
camicia, stia ferma che ora le faccio la puntura, ecc...". Non mi riconosce,
mi presenta un anonimo sorriso stereotipato, e in modo altrettanto automatico
si congeda da me. E' affetta da demenza da alcuni anni, per un momento ripenso
a sei anni fa, quando lievemente spaventata si era precipitata nel mio studio
mostrandomi il resoconto di una visita neuropsichiatrica eseguita casualmente e
da cui era uscita con la diagnosi di demenza di Alzheimer.
Mentre era in fila al CUP era stata attirata dal fatto che la psichiatra del
CIM fosse disoccupata e si era infilata dentro a quella porta aperta, dato che
da tempo soffriva di disturbi etichettati come fobia sociale (non era in grado
di firmare in pubblico), attacchi di panico (mal sopportava i luoghi
affollati), sindrome ansioso-depressiva (era una di quelle persone apprensive, sempre
preoccupate di tutto quello che le accade intorno). Ultimamente il destino si
era accanito contro di lei: aveva infatti perso il fratello per cancro ed il
padre per un ictus ed il suo equilibrio psichico era diventato piuttosto
precario.
Fino a quel momento non era stata una frequentatrice assidua dello studio:
1991
3 accessi (2 per vaccinazione antitetanica, 1 per gastrite)
1992
16 accessi (1 vaccinazione, 4 gastrite, 3 flogosi prime vie aeree, 3
controllo esami/PA, 2 MOC, 3 astenia/depressione)
1993
13 accessi (4 dispepsia/gastrite, 9 astenia/depressione/vertigine)
EEG
(24-11-93): discreta aliquota di anomalie bitemporali prev. a sx.
TAC cerebrale
06-12-93): nei limiti di norma.
08-06-94: Visita neuropsichiatrica: diagnosi di demenza di Alzheimer
per 2 anni la pz ha continuato a svolgere le sue attività abituali
(guidare, cucire, lavori domestici) poi nell'estate del 1996 ha cominciato a
palesare i primi sintomi di deterioramento cognitivo con graduale abbandono
delle sue attività e progressiva perdita dell'autosufficienza.
Nel frattempo erano stati consultati almeno altri 3 specialisti, che avevano
formulato diagnosi discordanti ed alimentato inutili speranze ed illusioni nei
familiari e consigliato trattamenti medici (non certo guidati dall'EBM) a base
di trazodone, moclobemide (i-MAO tipo A), nicergolina, levoacetilcarnitina,
tioridaziona, vinburnina, levosulpiride, calciofolinato.
Nel 1997 la figlia legge su una rivista di un preparato "miracoloso"
reperibile in Svizzera e mi prega di prescriverglielo: mi documento (su
Internet) e poco convinto dell'utilità, ma incapace di negare una speranza
stilo la ricetta per il rivastigmin (inibitore dell'acetilcolinesterasi) noto
in commercio come EXELON. Non vi è nessun miglioramento dal punto di vista
clinico. Nel febbraio '98 sospende il rivastigmin ed inizia il donepezil,
farmaco della stessa classe, ma reperibile anche in Italia, con risultati a dir
poco modesti.
Mi sono sempre chiesto se l'anticipo di 2 anni sulla diagnosi sia stato o no
positivo.
Il Club del Giovedì 5 Novembre 1998
Una cuoca smemorata... ma non troppo!
Entra in ambulatorio A., 52 anni: stento ad inquadrarla perché' non
viene quasi mai. Si siede e mi dice subito che e' molto preoccupata per quello
che le sta succedendo (ha perso la sua ability to cope :-)), teme di avere
qualcosa di grave.
La lascio parlare più' dei canonici 18 secondi, che secondo alcuni studi
concediamo ai pazienti prima di interrom-perli, e dopo avermi premesso di avere
da sempre il terrore della demenza (ha visto la suocera diventarlo in
seguito ad una neoplasia cerebrale) mi confida che da alcuni mesi le sta
capitando qualcosa di insolito e, a suo modo di vedere, molto preoccupante.
Ha dei disturbi della memoria e mi riferisce alcuni episodi che le sono
successi:
- invece di mettere il cibo per il gatto nella ciotola lo ha buttato nella
pattumiera;
- appassionata di enigmistica, si e' resa conto di scambiare spesso le lettere
delle parole che scrive (es. scambia di posto le vocali di una parola);
- non fa quasi mai ferie (ha oltre 2 mesi di ferie arretrate) e poi in banca si
lascia sfuggire la frase "Sa, sono molto stanca perché' sono quasi sempre
in ferie" (voleva dire invece "lavoro sempre e non faccio quasi mai
ferie");
- soffre di fugaci anomie (non le vengono i nomi di oggetti o persone) e vuoti
di memoria (il classico alzarsi per andare a prendere una cosa e poi fermarsi a
meta' strada a chiedersi perché' si e' li').
Ha il terrore che si tratti dell'inizio di una demenza e mi chiede lumi.
Aggiunge che ha un lavoro stressante, impegnativo e di notevole
responsabilità': e' capo cuoca in una mensa di grandi dimensioni e che,
paradossalmente, li' non ha alcun disturbo. Ricorda tutto alla perfezione.
Il caso come vedete e' paradigmatico: e' il solito disturbo d'ansia che viene
in cerca di conforto? C'è una patologia organica sotto, vista anche l'età' e la
recente insorgenza dei sintomi?
Ah, dimenticavo, l'anamnesi patologica remota e' praticamente muta, a parte
qualche attacco di panico con agorafobia nel puerperio, 20 anni fa, e risolto
dal vecchio medico curante con ansiolitici (il solito Lexotan).
L'esame neurologico è negativo (non segni di lato, non ipoestesia, riflessi
nella norma, deambulazione corretta), il tono dell'umore, a detta della
paziente non è alterato.
Il caso e' aperto, ora tocca a voi andare avanti: che cosa avreste
fatto?
Diagnosi differenziale
Il caso lascia aperte diverse possibilità, le quali comprendono, a mio
parere:
Demenza di Alzheimer in fase iniziale.
Il DSM IV riporta i seguenti criteri come necessari per diagnosticare
una demenza di Alzheimer:
A.: Sviluppo di deficit cognitivi multipli, manifestati da entrambe le
condizioni seguenti:
1) deficit della memoria (compromissione della capacità di apprendere
nuove informazioni o di ricordare informazioni già acquisite)
2) una (o più) delle seguenti alterazioni cognitive:
a) afasia (alterazione del linguaggio)
b) aprassia (compromissione della capacità di eseguire attività motorie
nonostante l'integrità della funzione motoria)
c) agnosia (incapacità di riconoscere o di identificare oggetti
nonostante l'integrità della funzione sensoriale)
d) disturbo delle funzioni esecutive (cioè, pianificare, organizzare,
ordinare in sequenza, astrarre).
B. Ciascuno dei deficit cognitivi dei Criteri A1 e A2 causa una
compromissione significativa del funzionamento sociale o lavorativo, e
rappresenta un significativo declino rispetto ad un precedente livello di
funzionamento.
C. Il decorso è caratterizzato da insorgenza graduale e declino continuo
delle facoltà cognitive.
D. I deficit cognitivi dei Criteri A1 e A2 non sono dovuti ad alcuno dei
seguenti fattori:
1) altre condizioni del sistema nervoso centrale che causano deficit
progressivi della memoria e delle facoltà cognitive (per es., malattia
cerebrovascolare, malattia di Parkinson, malattia di Huntington,
ematoma sottodurale, idrocefalo normoteso, tumore cerebrale)
2) affezioni sistemiche che sono riconosciute come causa di demenza (per
es., ipotiroidismo, deficienza di vitamina B12 o acido folico, deficienza di
niacina, ipercalcemia, neurosifilide, infezione HIV)
3) affezioni indotte da sostanze.
Sindrome del "burn-out": ben nota a noi medici.
Patologia organica intracranica (v. sopra).
Indagini da richiedere:
- Test psicometrici
- TAC cerebrale/EEG
- Esami base
La sig.ra B., 70 anni ben portati, non è certo una "frequent
attender": la vedrò per la terza volta in dieci anni. Si siede trafelata e
comincia con il riferirmi che da alcuni giorni si sente molto stanca e si
stanca al minimo sforzo: le bastano 4-5 gradini per restare senza fiato.
La faccio accomodare sul lettino e mi accorgo subito di una certa tachicardia
presente anche a riposo (90-100 battiti al minuto); per il resto non noto
pallore mucoso e cutaneo, i campi polmonari sembrano normali, non ha gozzo, la
pressione è 105/70 (è sempre stata ipotesa e non se ne è mai lamentata). Le
richiedo un Rx torace urgente ed alcuni accertamenti ematochimici (emocromo,
sideremia, VES, funzionalità tiroidea, transaminasi). La rivedo dopo pochi
giorni con le risposte degli accertamenti richiesti, che risultano nei limiti
di norma, tuttavia la sintomatologia non è certo migliorata, anzi mi fa notare
che una sua gamba, che prima le faceva solo un po' male (ma si era ben guardata
dal dirmelo) ora è tumefatta e notevolmente dolente. La ricovero immediatamente
con il sospetto di trombosi venosa profonda.
Era già parecchio tempo che non vedevo A.; di solito manda qualcuno per
la ripetizione della solita ricetta. Stavolta è venuto lui perchè gli serve il
certificato per l'idoneità sportiva generica. Gli chiedo come sta e mi risponde
"Bene!". Ripenso per un attimo a dieci anni fa, quando avevo appena
cominciato l'attività di medico di famiglia e ancora non lo conoscevo, e a
quando, per la terza volta nel giro di 6 mesi mi aveva chiamato a casa sua per
quella che sembrava l'ennesima gastroenterite (nausea, vomito, diarrea). Mi
aveva subito colpito quel ragazzo sempre abbronzato, che apparentemente
scoppiava di salute e che invece, a dispetto del suo aspetto, mi chiamava
spesso a casa perchè non riusciva a smaltire quelle fastidiosi gastroenteriti che
agli altri duravano 1-2 giorni e che invece lui si trascinava per settimane
lamentando una stanchezza mortale. Stavo ormai per inserirlo nel gruppo dei
depressi, più o meno mascherati, quando una lampadina (la Provvidenza dico io!)
mi si accese in testa e gli chiesi: "Mi scusi, ma lei è sempre stato così
abbronzato?" e la diagnosi di m. di Addison era fatta!
"Dottore non ne posso più, sono stanca morta! Non riesco più a fare
niente! Sono mesi che tengo duro sperando che passi, ma ormai non ce la faccio
proprio più, mi dia qualcosa per tirarmi su..."
Era un sabato mattina, quando L., simpatica paziente di 54 anni, esordì in
questo modo varcando la soglia dello studio e sedendosi pesantemente sulla
sedia di fronte a me. Il pallore cereo del suo viso non lasciava adito a dubbi:
le richiesi un emocromo urgente e 3 ore dopo avevo la risposta telefonica:
emoglobina: 5 (cinque) grammi%! La ricoverai immediatamente, ma purtroppo la
causa della sua anemia era un carcinoma gastrico inoperabile che la
condusse a morte nel giro di tre mesi, fugace e tragica meteora della mia vita
professionale.
4.
Primavera '98: come ogni anno rivedo C., 40 anni ben portati e un
problema ricorrente, la stanchezza primaverile. C. è già passata indenne
attraverso le diagnosi di distimia, spasmofilia, ipotensione cronica essenziale
con relative terapie, ma non si sono santi che tengano... Quando arriva la
primavera ritorna la stanchezza, che con quattro chiacchiere rassicuranti, una
visita fugace e qualche innocuo ricostituente sparisce (alla faccia
dell'evidence-based medicine!).
Maggio '98:
Saluto I., 76 aa, e le chiedo come sta suo marito, pensando che, come al
solito, venisse per le solite ricette per il coniuge costretto a letto da un
ictus cerebrale.
"Lui sta bene, dottore, sono io che non vado più! Mi fanno male le spalle
e sono tanto stanca da non potere più alzare le braccia." Le chiedo alcuni
esami emato-chimici, dopo avere constatato che effettivamente i cingoli
scapolo-omerali erano piuttosto dolenti anche ai minimi movimenti attivi e
passivi e dopo qualche giorno sfoglio i referti e trovo quello che mi
aspettavo: VES 94 I ora, PCR 84 (v.n. <3), alfa-2 15.4%. Ogni tanto in mezzo
ai soliti dolori artrosici qualche caso di polimialgia reumatica. capita
e bisogna stare attenti a non farselo sfuggire.
F., 67 aa, è un paziente affetto da angina stabile da diversi anni; è
venuto a trovarmi perchè da alcune settimane gli succede di avere degli episodi
ad insorgenza improvvisa caratterizzati da astenia marcata e facile
affaticabilità. Gli chiedo se in concomitanza di tali episodi accusi anche
dolore retrosternale, ma la risposta è negativa. Un esame Holter conferma i
miei sospetti: sono presenti, in concomitanza di questi episodi dei
sottoslivellamenti del tratto ST ed ecco quindi chiarita l'origine della
stanchezza!
B., 62 aa, mastectomizzata a 59 aa per ADK, giunge alla mia osservazione
per la comparsa di dolore gravativo saltuario all'ipocondrio dx, poliartralgie,
lesioni purpuriche agli arti inferiori comparse l'inverno precedente e non
ancora completamente regredite e, soprattutto astenia marcata. A parte
l'intervento di mastectomia, l'anamnesi è sostanzialmente muta; l'esame
obiettivo documenta una modica epatomegalia con manovra di Murphy debolmente
positiva. Richiedo alcuni accertamenti e questi sono gli esiti:
-Eco addome superiore: fibrosteatosi epatica, colecisti priva di calcoli, nulla
a carico di reni, milza, pancreas.
- SGOT 44, SGPT 68, glicemia 114 mg%, RA-test 90 (v.n. 0-68), crioglobuline +
(criocrito 10%), linfocitosi (53%).
Ah, ... dimenticavo un ultimo esame HCVAb: positivo
Rivedo M.C., 39 aa, per l'ennesima volta quest'anno. La costellazione di
sintomi che mi ha presentato di volta in volta mi ha ormai quasi esaurito.
Tutto era cominciato con l'influenza e con la successiva astenia
post-influenzale che non passava mai più; poi era comparsa la colite (dolori
addominali notturni, vaghe turbe dell'alvo, dispepsia) che, quando era
finalmente stata dominata aveva lasciato il posto ad una inquietante febbricola
serotina associata a indefinibili artralgie migranti e parestesie agli arti
superiori e al viso.
Naturalmente il tutto era stato inframmezzato da una lunghissima serie di
accertamenti ematochimici e strumentali (eco addome, Rx torace, Clisma opaco,
elettromiografia arti superiori) tutti desolatamente negativi ("Sì, sono
contenta che l'esame va bene, ma ancora non sappiamo che cos'ho, mentre forse
se fosse stato positivo avremmo scoperto la malattia di cui sono afflitta e
quindi anche la cura"). Inani anche i miei tentativi di farle capire che
forse non c'era niente di organico sotto ("Sono troppi mesi che sono
stanca: deve esserci qualcosa sotto!").
La osservo sedersi davanti a me con un filo di angoscia ("oggi che cosa mi
tirerà fuori" penso tra me e me) e attendo rassegnato, quando M.C. mi
sorprende con la seguente esclamazione:
"Dottore, finalmente ci siamo, ho letto su G....A (nota rivista femminile)
un 'intervista al Prof. Cassano e ho capito che tutti i miei sintomi sono
causati da una forma di depressione ed in effetti anche se non glielo ho
mai detto da diversi mesi mi sento stressata, piango con niente, di notte dormo
poco e male".
Potenza dei media! Finalmente M.C. ha accettato che i suoi disturbi sono di
origine psicogena e iniziamo un trattamento con fluoxetina con ottimi
risultati.
ASTENIA
L'astenia è un sintomo che il medico di medicina si trova a fronteggiare
molto spesso; quando i primi caldi si fanno sentire la stanchezza rende molli
le gambe di molti pazienti e li porta nei nostri ambulatori alla ricerca di un
sollievo.
Stanco di accontentarmi delle solite impressioni, ho voluto esaminare
brevemente quanto incida il sintomo astenia nella nostra professione. Mi sono
limitato ad esaminare il 1997, anno in cui ho avuto 11.553 contatti
ambulatoriali, di cui 113 (cioè quasi l'1%) motivati dalla comparsa o dalla
persistenza del sintomo stanchezza. I pazienti interessati sono stati 97
(alcuni infatti si sono recati in studio più volte), di cui 77 donne e 20
uomini.
Il grafico sottostante illustra la distribuzione delle cause di astenia
così come risultano ad un'analisi retrospettiva eseguita nel Giugno 1998:

Come si può constatare nella maggior parte dei casi (66/113) la causa
non aveva motivazioni organiche, ma era soprattutto una sensazione soggettiva
di stanchezza, generalmente riconducibile ad un disturbo psicologico minore,
qualche volta di maggior peso come distimia o depressione. Numerosi (25/113)
erano anche i casi di astenia post-infettiva (influenza, mononucleosi)
autorisolventesi; 10/113 i casi legati ad ipotensione essenziale, anche se in
questi casi non si sa mai se la stanchezza sia dovuta veramente all'ipotensione
(quanti soggetti ipotesi non manifestano mai astenia!) o ad una forma frusta di
depressione.
In una piccola percentuale dei casi l'astenia è stata invece la spia di
un disturbo organico di una certa gravità e quindi, come al solito, compito del
buon MMG è quello di individuare nella massa quei casi potenzialmente gravi e
meritevoli di attenzione. Una breve guida nel districarsi all'interno del labirinto
astenia può essere la seguente:
1. Il termine debolezza (o stanchezza) è spesso usato dai pazienti per
descrivere una perdita di tono o di energia e spesso anche un'attenta anamnesi
non fornisce elementi sufficienti a distinguere tra una vera perdita di forza e
una sensazione solo soggettiva. Nel dubbio può essere utile chiedere al
paziente di identificare se è avvenuta una discreta perdita di funzione e di
evocare le circostanze in cui i sintomi sono stati notati (es. sollevare un
arto).
Questo tipo di astenia può essere dovuto a malattie del sistema nervoso
centrale o periferico (TIA, miastenia grave, ecc...).
2. Esiste anche un altro tipo di astenia, meglio espressa dal termine di
affaticabilità: in questi casi il paziente riesce ad eseguire un determinato
atto, ma è la ripetizione dello stesso ad essere sempre più gravosa. Tale
astenia può essere un grave problema in pazienti affetti da serie malattie
renali, neoplastiche, epatiche, cardiache, polmonari, infettive o ematologiche
(anemia). La fatica aggravata dall'attività è caratteristica anche della
sindrome da affaticamento cronico.
3. Esiste infine la stanchezza percepita soggettivamente, ma che non
determina nè impossibilità ad eseguire un determinato gesto nè progressiva
affaticabilità nel ripeterlo; è la stanchezza del depresso (più o meno
mascherato), che così spesso frequenta gli studi dei medici di medicina
generale.
La tabella sottostante, tratta da Harrison's Principles of Internal
Medicine XIII edizione, elenca le principali cause di astenia generalizzata
episodica (tipo 1)

Una questione d’orecchio
M.C., 42 aa, all’epoca (1994) era mia nuova pz di
“terza” generazione. Mi spiego meglio: ho acquisito i pz in tre tappe diverse.
I primi 100 nel corso di un anno dopo l’inizio della mia attivita’ (parenti,
amici, simpatizzanti, “catorci” stufi del loro medico che se ne libera
volentieri, probabilmente), altri 1000 hanno rappresentato l’orda barbarica
perche’ sono arrivati alla cessazione d’attività di un collega anziano e
conoscere 1000 persone in 15 giorni è una sfida più che un’impresa. Infine poi
c’è stata la crescita lenta che nel giro di 3-4 anni mi ha portato a quota
1500, la terza generazione, appunto.
Con
questi pazienti a me capita di avere un rapporto un po' strano; i primi tempi
non li considero veramente miei pazienti, ma quasi degli intrusi. Poi piano
piano questa sorta di diffidenza si stempera ed entrano a far parte del
calderone dei "miei" assistiti.
D'altra
parte quando si presentano si ha un po' piu' di tempo e quindi la prima visita
consente di raccogliere un'anamnesi discreta e di fare un esame obiettivo
decente. Ed è proprio mentre raccoglievo l'anamnesi che sono stato colpito
dall'intensità, verbale ed emotiva nonostante fossero passati alcuni annio, con
cui mi descriveva un episodio che le era capitato 5 anni prima.
All'improvviso
un mattino si era svegliata che non sentiva più da un orecchio ed aveva
iniziato un piccolo calvario di visite ORL, esami, terapie le più svariate
senza purtroppo ottenere nessun beneficio. Quell'orecchio era diventato
totalmente irrecuperabile. Da allora ovviamente viveva, e vive, con l'ansia che
le possa suddere la stessa cosa all'orecchio superstite.
Confesso
che non sapevo che esistesse la sordità improvvisa; probabilmente è una delle
tante cose che all'università sfuggono e poi te le ritrovi sul campo e ti
spiazzano completamente (infatti non è possibile diagnosticare o curare ciò che
non conosce).
In
seguito invece:
-
Aprile
1997:
C. M.,♀, 31 aa. Pz affetta da
depressione e disturbo ossessivo-compulsivo arriva lamentando senso di
“ripienezza” ad un orecchio. Inviata in P.S. viene ricoverata in Cl. ORL da cui
viene dimessa con diagnosi di sordità improvvisa AuSx di origine prob. virale e
con buon recupero funzionale dopo avere eseguito trattamento a base di
mannitolo, eudestrano, trental, calciparina, viruxan,urbason e ranidil
-
Novembre
2000:
B. F. ♂, 64 aa, affetto da
otosclerosi dx riferisce senso di ottundimento ed ipoacusia in AuDx. E’ presente
tappo di cerume che asporto mediante lavaggio e richiedo consulenza ORL che
esegue dopo pochi giorni vista la conoscenza diretta dello specialista, che
diagnostica ipoacusia improvvisa e propone terapia con Medrol 32 mg/die a
scalare. Esegue ecocolordoppler TSA e TAC cerebrale che danno esito
sostanzialmente nella norma. La funzione uditiva migliora nettamente. Nel marzo
2001 recidiva nello stesso orecchio, ricovero tempestivo in Cl. Orl e
trattamento con steroidi ed emoreologici senza recupero della funzione uditiva
che solo nel corso dei mesi successivi mostra un lieve miglioramento.
-
Giugno
2001:
B. G. ♂ , 75 aa. Pz
panvasculopatico (infartuato, by-pass aorto-coronarico e succlavio,
arteriopatia obliterante arti inferiori, in
trattamento anticoagulante orale cronico) mi riferisce comparsa di
sordità in AuDx. Ricoverato in Cl. Orl con diagnosi di sordità improvvisa su
base verosimilmente vascolare viene dimesso alcuni giorni dopo con parziale
recupero della funzione uditiva.
-
Agosto
2001:
G.G. ♀ 33 aa, moglie di mio
cugino; mi telefona al cellulare mentre sono in vacanza riferendomi di sentire
un fischio all’orecchio sx associato a netta diminuzione dell’udito. Le
consiglio di recarsi subito in P.S.. La successiva consulenza ORL conferma la
diagnosi di sordità improvvisa, la pz viene trattenuta in Clinica Orl alcuni
giorni, sottoposta al solito trattamento, con completa restituito ad integrum.
-
Dicembre
2001:
T. G. ♂, 21 aa; entra riferendomi
acufene ed ipoacusia insorta poche ore prima a carico dell’orecchio sx. Non fa
neanche in tempo a sedersi che ha già in mano il foglio per il P.S. con la
diagnosi di sordità improvvisa. Ricovero, trattamento, ottimo recupero funzionale.
Dal Manuale Merck On-line
7. MALATTIE DELL'ORECCHIO, DEL
NASO E DELLA GOLA
85. ORECCHIO INTERNO
IPOACUSIA
IMPROVVISA
Grave
ipoacusia neurosensoriale, generalmente monolaterale, che si sviluppa nel corso
di alcune ore o anche meno.
Sommario:
Introduzione
Sintomi e segni
Terapia
L'ipoacusia improvvisa colpisce circa
1/ 5000 persone ogni anno (v. anche Ipoacusia nel Cap.
82). Sebbene l'esordio improvviso suggerisca un'eziologia vascolare
(embolia, trombosi o emorragia), per analogia con gli accidenti vascolari nel
SNC, nella maggior parte dei casi appare evidente un'eziologia virale.
L'ipoacusia improvvisa tende a verificarsi nei bambini e nei giovani o negli
adulti di mezza età che non presentano disturbi vascolari. Il riscontro
istopatologico nell'osso temporale di soggetti colpiti da ipoacusia improvvisa
è diverso da quello osservato nell'orecchio interno di animali con embolia od
occlusione vascolare sperimentale, ma è simile a quello osservato in caso di
infezioni virali che interessano l'orecchio interno nell'uomo (labirintite
endolinfatica virale) e che esitano in ipoacusia improvvisa, p. es., parotite
epidemica e morbillo. I virus responsabili dell'influenza, della varicella e
della mononucleosi; gli adenovirus e altri possono provocare ipoacusia
improvvisa.
I quadri anatomopatologici nei soggetti
con ipoacusia persistente dovuta a una labirintite endolinfatica virale sono
simili, indipendentemente dal virus responsabile. L'organo di Corti è assente e
le popolazioni cellulari gangliari sono ridotte nel giro basale della coclea;
le cellule ciliate tendono a essere assenti. La stria vascolare si atrofizza.
La membrana tectoria spesso si ispessisce e si organizza in sincizio. La
membrana di Reissner (vestibolare) può collassarsi e aderire alla membrana
basilare.
Occasionalmente, per ampie variazioni
della pressione ambientale o in caso di sforzi intensi come il sollevamento di
pesi, si possono creare fistole
perilinfatiche fra l'orecchio medio e quello interno. La formazione di
fistole nella finestra rotonda e in quella ovale ha come conseguenza
l'ipoacusia cocleare improvvisa o fluttuante e vertigini. Il paziente, quando
si forma la fistola, può avvertire un suono simile a un'esplosione
nell'orecchio affetto. La fistola può essere evidenziata combinando le
variazioni di pressione nell'orecchio esterno, utilizzate nella timpanometria
con elettronistagmografia. Il nistagmo che risulta da un cambiamento della
pressione nel condotto uditivo esterno può essere individuato con
l'elettronistagmografia ed è suggestivo della presenza di una fistola
perilinfatica.
Sintomi e
segni
L'ipoacusia abitualmente è profonda, ma
la funzione uditiva ritorna nella norma nella maggior parte dei pazienti,
mentre si ripristina solo parzialmente in altri. Se la funzione uditiva rientra
nella norma, in genere ciò avviene in 10-14 gg. Inizialmente possono essere
presenti acufeni e vertigini sebbene le vertigini generalmente regrediscono nel
giro di alcuni giorni.
Terapia
Anche se molti sostengono l'efficacia
di terapie a base di vasodilatatori, anticoagulanti, destrano a basso peso molecolare,
corticosteroidi e vitamine, nessuno di questi trattamenti ha valore accertato.
Poiché micropetecchie e fuoriuscite di sangue sono caratteristiche delle
reazioni infiammatorie indotte da virus, la vasodilatazione e
l'anticoagulazione possono non essere indicate. Inoltre, in una reazione
infiammatoria il flusso sanguigno cocleare è già aumentato sufficientemente.
L'uso dei corticosteroidi sembra razionale, p. es., prednisone, 60 mg/die PO
per 2 gg, quindi 40 mg/die PO per 5-7 gg, seguito da una progressiva riduzione
della dose. È raccomandato anche il riposo a letto.
In
caso di sospetta fistola perilinfatica, generalmente è necessario eseguire
l'esplorazione chirurgica dell'orecchio medio e la fistola deve essere riparata
mediante trapianto autologo di fascia muscolare.
CASI CLINICI GASTROENTEROLOGICI
1991: S. è una mia assistita di
una trentina d’anni: da almeno 4-5 lamenta dolore epigastrico crampiforme
insorgente 2-3 ore dopo i pasti e/o di notte, attenuato dall’assunzione di
piccole quantità di cibo o di antiacidi, saltuariamente associato a rigurgiti
acidi. E’ in terapia cronica (allora usava così J)
con ranitidina 150 mg la sera, dose che raddoppia durante le fasi di
riacutizzazione, cioè in primavera ed autunno, neanche fosse una maledizione.
In occasione di una riacutizzazione particolarmente violenta decidiamo di
eseguire una gastroscopia, mai eseguita in precedenza per una puntualizzazione
diagnostica.
La risposta non rivela sorprese: Ulcera
duodenale (bulbare: di forma lineare sulla parete inf. iuxta-pilorica). Si decide di “potenziare” la solita terapia.
Epilogo: dopo 4 anni eseguo un test ambulatoriale
per la determinazione degli anticorpi anti Helicobacter pylori, quasi per
scherzo (allora non ci si credeva molto): nettamente positivo. Eseguita terapia
eradicante, la pz a tutt’oggi non ha più avuto necessità di assumere anti-H2
o PPI.
Commento: nessuno (di pz così non se ne vedono più J)
2.
“Brucia,
dottore, brucia”
M. è un mio pz di 40 anni: attualmente sta
abbastanza bene, ma 6-7 anni fa ha avuto qualche problema “di stomaco”.
Camionista, tendenza alla pinguedine ingravescente, gastritico da sempre, causa
i pasti in giro per l’Italia, gran consumatore di antiacidi autoprescritti, ad
un certo punto comincia a lamentare una tosse secca che non se ne vuole andare
con niente, poi riferisce di una fastidiosa extrasistolia ricorrente e,
soprattutto, di un peggioramento marcato della pirosi gastroesofagea
(“Dottore, mi brucia tutto, dallo stomaco alla gola”).
Anche qui la diagnosi è abbastanza facile, questi
sono gli esiti degli accertamenti prescritti:
31-08-94: GASTROSCOPIA: ESOFAGITE DA REFLUSSO II
grado, sosp. esofago di Barrett, ernia jatale da scivolamento di medie
dimensioni.
Biopsia: Helicobacter +
10-09-94: pHmetria: numerosi reflussi g-e in max.
parte di breve durata, > nel periodo post-prandiale. Indice di DeMeester
patologico 30.2 (VN <18)
Visto l’esito di gastroscopia e pH-metria si
inizia terapia con omeprazolo a dosi piene (20 mgx2/die per 3 mesi) e alginato (gaviscon)
1 cucchiaio 4 volte al giorno con risoluzione del quadro clinico.
Negli anni seguenti si è sottoposto di nuovo a
periodici controlli endoscopici che hanno documentato la regressione dell'esofagite.
Dal punto di vista terapeutico ha necessità “cicliche” di trattamento
farmacologico con inibitore di pompa (2 cicli da 2-3 mesi l’uno).
Commento: anche qs caso è abbastanza paradigmatico;
da sottolineare la presenza di sintomi extra-gastroenterici come la tosse e l’extrasistolia
ricorrente. Da valutare anche la correttezza dell’approccio terapeutico,
compromesso tra il rigore scientifico e l’”intemperanza” del pz.
P. M., 72
anni, quando entra provo un
“tuffo al cuore” (heart-sinking patient, definiscono gli Anglo-Sassoni i pz
che “tormentano” dal punto di vista professionale), perché so già di che
cosa si lamenterà e so già che non saprò che cosa darle per alleviare i suoi
sintomi L.
“Dottore” mi apostrofa in una sorta di
ricorrente rimprovero “ho il solito amaro in bocca che mi tormenta; arriva
fino in gola ed ha un sapore agre, insopportabile. Per non parlare del mal di
stomaco che ogni tanto mi viene! Non può darmi niente che me lo faccia andare
via?"” Questo è il ritornello che ogni 10-15 giorni sento risuonare
nelle mie orecchie. facciamo un passo indietro: nel ’92 M. è stata
sottoposta, per una litiasi multipla della colecisti, a colecistectomia. Da
allora sono finiti gonfiore e dispepsia ed è arrivato l’amaro in bocca.
Questa è la risposta di una delle tante gastroscopie eseguite:
18/01/2002:Gastroscopia: mucosa gastrica
diffusamente iperemica da REFLUSSO BILIARE DUODENO-GASTRICO. Duodeno normale.
Inutile dire che ho provato di tutto, dai vari
gastroprotettori (alginato, sucralfato, magraldato, ecc…) agli irrazionali
inibitori di pompa (perché ridurre l’acidità quando il riflusso è alcalino?
Ma si prova di tutto quando si è alla disperazione J),
passando per i vecchi anticolinergici (Librax) e antispastici, ma nisba!
Commenti o suggerimenti?
C:P. 81 aa, viene periodicamente per controllare la
pressione in quanto iperteso da alcuni anni, ma discretamente compensato. A
parte un episodio di encefalopatia ipertensiva con amnesia globale transitoria
associata all’inizio, la pressione arteriosa è sempre rimasta nell’ambito
di normalità. Da segnalare negli ultimi anni una colica renale sx e
all’anamnesi patologica remota un’ulcera duodenale che da oltre 30 anni non
ha più dato segni di vita.
Nel gennaio di quest’anno entra in studio e noto
subito che è più preoccupato del solito; infatti ha qualche sintomo nuovo da
riferirmi ed è parecchio allarmato. Non ha più appetito, digerisce molto
lentamente, numerosi rigurgiti disturbano la sua giornata, non gli piace più la
carne e nel contempo prova strane attrazioni per cibi che non ha mai
particolarmente apprezzato come acciughe e altre cose piuttosto sapide e
piccanti. L’esame obiettivo non è significativo, tuttavia insospettito da
questa preoccupante costellazione di sintomi richiedo gastroscopia, colonscopia,
ecografia dell’addome superiore ed esami del sangue. Ecco le risposte:
Fe 56 mcg%, AST 73, ALT 67, fosf. alc. 178 UI/L
(32-92), Hb 16.2 g%, CEA 2.9 ng/ml.
Gastroscopia: non eseguita per impossibilità a
superare lo sfintere esofageo superiore e presenza di rigurgiti.
A questo punto sospendo la colonscopia e richiedo un
Rx prime vie digerenti:
Rx PVD: notevole difficoltà allo svuotamento
gastrico per la presenza di lesione eteroplasica antrale lungo la
piccola curvatura in sede prepilorica con sovvertimento plicale.
Nel frattempo esegue anche l’ecografia addominale:
Eco addome: 2-3 aree ipoecogene nel lobo dx (lesioni
secondarie? angiomi? ev. TAC; non litiasi; dilatazione gastrica come da stenosi
pilorica.
Obbligato il passaggio chirurgico con
gastroresezione palliativa; l’oncologo successivamente interpellato conferma
l’inutilità di chemioterapia viste le multiple localizzazioni epatiche
(confermate durante l’intervento chirurgico).
Commento: il cancro dello stomaco è subdolo, ha
spazio per crescere e quando comincia a dare segno di sé solitamente è troppo
tardi. In questo caso la localizzazione iuxta.pilorica ha determinato dei
pesanti sintomi ostruttivi con ristagno massivo e prolungato di cibo e
sostanziale impossibilità di alimentazione. L’intervento ha almeno risolto
questo aspetto.
5.
“Fidarsi
è bene, non fidarsi …….” (Dr.ssa Zucchellini)
A. è una pz di 65 aa che ha sempre goduto di buona
salute; l’anno scorso mi interpella perché da un po’ di tempo accusa
inappetenza, epigastralgia saltuaria, dispepsia fastidiosa. Richiedo una
gastroscopia che svela una gastrite cronica atrofica antrale e nulla più.
Propongo trattamento con inibitori di pompa e procinetici confidando in una
rapida risoluzione dei sintomi e rassicuro la pz. Dopo un po’ di tempo la pz
ritorna e delude le mie aspettative perché mi riferisce che la terapia non ha
risolto nulla. i sintomi si sono lievemente attenuati ma persistono. Non vi è
calo ponderale né avversione specifica per alcuni cibi. Provo a rimescolare le
carte cambiando l’inibitore di pompa e associando un gastroprotettore, ma il
risultato non cambia: dopo un po’ è sempre lì a lamentare gli stessi
disturbi. Richiedo altri accertamenti. Ecografia addome superiore, esami
ematochimici, colonscopia e perfino una radiografia del rachide dorso-lombare:
tutti negativi a parte positivà dell’H.p. nelle feci. Tento anche un
trattamento eradicante, che ovviamente non funziona. La storia si ripete ancora
e la pz comincia ad assumere quei preoccupanti
connotati che hanno i soggetti cui non si riesce a risolvere la
sintomatologia che accusano. Si ripetono le stesse cose (la gastroscopia andava
bene, gli esami vanno bene, non c’è niente, stia tranquilla) si prova a
cambiare la terapia, ma tutto sommato rimane un’insoddisfazione di fondo in
tutti e due gli attori di questa piccola recita. Alla fine, come al solito in
questi casi, la pz si rivolge sua sponte, su consiglio di un’amica, ad un
altro medico che consiglia la ripetizione della gastroscopia. Risultato:
neoplasia vegetante, ulcerata della piccola curvatura infiltrante e stenosante
l’antro pilorico.
Commento: Il prof. Butturini diceva sempre alle sue
lezioni di Clinica Medica che il malato ha sempre ragione. Purtroppo questo
aforisma si conferma anche stavolta. Anche un esame affidabile come la
gastroscopia a volte può risultare fallace. E come al solito la consuetudine
con il paziente tende a farci sottovalutare quello che ci dice. Un medico
estraneo, che guarda la vicenda con occhi “nuovi” è l’unica soluzione in
questi casi. Insomma, alla fine, mettersi in dubbio continuamente (Cartesio
nella tomba sta sogghignando J!) può essere l’unica via di salvezza.
6. “Dottore,
mi gira un po’ la testa”
Quante volte ce lo sentiamo dire ogni giorno dai
nostri pazienti; si solito non è nulla di importante, ma qualche volta.... è
meglio drizzare le antenne.
M. 69 anni ha un problema: le bronchiectasie.
L’inverno è sempre un periodo a rischio per lui, ma da qualche anno riusciamo
tra vaccini vari (antinfluenzale, antipneumococcico, immustimolanti) e
antibiotici tempestivi a evitare l’abituale ricovero al Rasori (cioè
all’ospedale pneumologico di Parma). Altri problemi minori sono una ipertrofia
prostatica benigna ben controllata dagli alfalitici, una ipertensione lieve (è
in trattamento con aceinibitore) e la solita artrosi che non si nega a nessuno.
Da giovane aveva sofferto di TBC tant’è che ne porta ancora i segni alla
radiiografia del torace: fibrotorace con pachipleurite basale calcifica è la
risposta del radiologo.
Quest’anno in febbraio viene per una fastidiosa
forma di lombalgia, che decido di trattare con piroxicam + tiocolchicoside (Feldene®
e Muscoril®, tanto per non far nomi ), una scatola di ciascuno, cioè 6+6
fiale.
Ed eccolo tornare dopo 2 settimane, gli chiedo se il
mal di schiena è passato, mi risponde affermativamente, aggiungendo però che
da alcuni giorni accusa sintomi nuovi: astenia, sonnolenza, senso di freddo,
capogiro, facile affaticabilità, dispepsia e saltuaria epigastralgia. Lo guardo
bene in faccia, lo vedo bianco come un lenzuolo, gli chiedo se ha notato
emissione di feci scure ultimamente e mi risponde che effettivamente ora che
glielo faccio notare è proprio così.
Da lì a preparargli la richiesta di invio in PS per sospetta emorragia gastrica non passano più di 30 secondi.
Telefono dopo 2-3 giorni in reparto e mi riferiscono
l’esito della gastroscopia: ulcera
gastrica antrale, probabilmente secondaria a trattamento con FANS, aggiunge il
collega. Trasfusione di 2 sacche di emazie, trattamento con PPI e M. è più
svelto di prima, ma mi è (e gli è) andata bene.
Commento
Non mi aveva mai detto in tanti anni che da giovane
oltre alla tbc aveva sofferto anche di ulcera e io mannaggia! non avevo raccolto
un minimo di anamnesi quando gli ho
prescritto i FANS senza paracadute.
Accidioso
venerdi’ pomeriggio dopo ferragosto; la calma, strano a dirsi, regna sovrana,
il ventilatore cigola lentamente, i pazienti si susseguono pigramente uno dopo
l’altro con scarsa lena; la noia la fa da padrona
insieme
al caldo.
Ho
imparato ormai a diffidare dei momenti di bonaccia: e’ qui che il destino ne
approfitta per piazzare qualche colpo mancino (la grana burocratica, lo
psicopatico che vuol bruciare la casa, il caso apparentemente semplice che si
complica vieppiù).
E
infatti, verso la chiusura entra in studio P.C., 54 aa: non e’ un mio
assistito, ma siccome il suo medico e’ in ferie ed io, insieme al altri
colleghi lo sostituisco, si e’ rivolto a me perché da un po’ di tempo non
sta bene.
Mi
racconta che 10 anni fa e’ stato sottoposto ad ileostomia a causa di una grave
forma di rettocolite ulcerosa; in seguito ha goduto discreta salute fino al
‘96, quando per una deiscenza della stomia e’ stato sottoposto ad intervento
di plastica dello stoma. L’intervento era stato complicato da una suppurazione
della ferita, ma dopo 40 giorni il problema si era risolto. Le cose sono poi
filate lisce fino al Giugno di quest’anno, quando ha riportato un violento
trauma contusivo all’emitorace e all’emiaddome sinistri: stava sollevando un
pesante bigoncio quando il collega che l’aiutava ha avuto un momento di
debolezza e lui ha dovuto sorreggere tutto il peso con la meta’ sinistra del
corpo.
A
botta fresca non sembrava avere riportato conseguenze serie, poi pero’ mano a
mano che passavano i giorni ha cominciato ad accusare un dolore ingravescente in
corrispondenza della zona traumatizzata (ipocondrio sinistro). Il mese
successivo, pertanto, si sottoponeva a Rx torace ed emigabbia sx, che non
documentavano segni di frattura costale e ad ecotomografia dell’addome
superiore pure assolutamente negativa (fegato, milza, reni, ecc...).
Senonche’,
e siamo ormai a 10 giorni prima del suo arrivo in studio, ha cominciato ad
accusare iperpiressia di tipo settico, con puntate fino a 39.5°C, associata a
dolore all’ipocondrio-fianco sx irradiato anteriormente e
verso
il basso, artromialgie, cefalea, faringodinia, astenia.
Aggiunge
che da anni soffre di depressione (non ha mai del tutto assorbito il trauma
dell’ileostomia), che ha paura di avere una malattia incurabile e che, se
possibile, non vuole essere ricoverato (d’altra parte recenti visite in
Gastroenterologia e in Clinica Chirurgica hanno escluso patologie di loro
competenza).
L’esame
obiettivo documenta quanto segue:
spiccata
iperemia oro-faringea, tumefazione sottocutanea calda, arrossata e spiccatamente
dolente alla palpazione in regione ipocondriaca sx, dolenzia alla palpazione del
quadrante addominale sup. sx, Giordano dubbio a sx. Non epatomegalia, non
splenomegalia, non soffi cardiaci; obiettivita’ respiratoria completamente
negativa, non adenomegalie.
Prescrivo
una terapia antibiotica (Diezime 1g/die + Veclam 250 mgx3/die) e richiedo una
serie di accertamenti emato-chimici.
Il
martedi’ successivo (cioe’ ieri) il pz ritorna con la risposta degli esami
richiesti: VES 106 mm alla prima ora, PCR 254 U/ml (v.n. <3), Alfa-2 17%, GB
13.500 (85% di neutrofili), urocoltura negativa, Ab anti EBV e citomegalo IgG+
IgM-, toxotest IgG+ IgM-.
Clinicamente
sta meglio, la febbre non supera i 38.5°C e le puntate sono meno numerose (1-2
al giorno contro le 3-4 di prima), la tumefazione all’ipocondrio e’
scomparsa.
Lo
visito nuovamente e all’ipocondrio sx, alla palpazione profonda pare
apprezzarsi una tumefazione teso-elastica non ben inquadrabile lievemente
dolente.
Il mistero comincia a chiarirsi: richiedo un’ecografia e rinvio il pz ai Colleghi chirurghi per drenare la raccolta ematica suppurata finalmente svelatasi.
"Scalpiccio di zebre"
Caso
Clinico
Dr Maurizio Stefanini
Paziente di 47 anni. Si presenta in febbraio 02 lamentando una accentuata sensibilità al capezzolo sinistro. Clinicamente non si apprezza granchè, tuttavia per escludere sorprese consiglio una ecografia che viene eseguita privatamente e che evidenzia una 'piccola cisti sepimentata contenente materiale amorfo senza significati di patologia'.
Rivedo in maggio e poi in ottobre il p. per una lombosciatalgia che lo disturba. In novembre mi porta un EMG che evidenzia una sofferenza radicolare.
In quella occasione mi fa rivedere la mammella e il cavo ascellare che presenta importanti linfonodi con cute arrossata. Il capezzolo emette alla spremitura un liquido lattescente purulento. Immagino una mastite e propongo terapia antibiotica che in pochi giorni porta a un notevole miglioramento del quadro. Tuttavia soprattutto per tranquillizzare l'angoscia crescente del paziente, prescrivo visita chirurgica dal Dr. Piccolo presso le Piccole Figlie. Diagnosi clinica ed ecografica di neoplasia, meritevole di biopsia.
Durante l'intervento e' stata fatta biopsia con lettura al congelatore che confermava la diagnosi di Carcinoma Mammario. Questo ha portato il chirurgo a fare mastectomia con svuotamento del cavo ascellare.
Diagnosi istologica:" Carcinoma duttale infiltrante G 3, estesa componente intraduttale tipo Holland III, margini di resezione indenni,recettori estroprogestinici positivi, KÌ67SS 30%, c-erb-B2 non espresso.
Metastasi in 15 linfonodi su 22 esaminati.
Oggi il paziente comincia chemioterapia. E' prevista terapia antiormonale. Per ora sembra non proposta la radioterapia.
Propongo questo caso perchè unico nella mia esperienza e penso anche in quella di molti di voi.
Se senti scalpitare nel cortile...... a volte possono essere zebre! :-) :-(. (v. Introduzione dell'Harrison).
